Czy grudka w jamie ustnej może być całkowicie nieszkodliwa, a mimo to wymagać szybkiej reakcji?
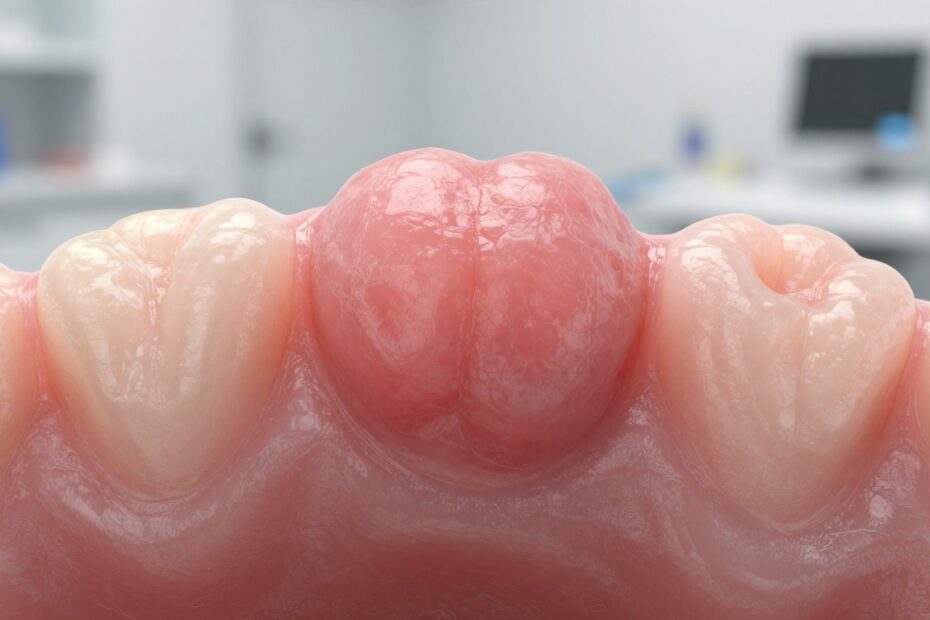
Włókniak na dziąśle to zwykle łagodna zmiana rozrostowa, którą pacjent często zauważa jako mały guzek.
Na początku nie wywołuje dolegliwości bólowych, więc bywa ignorowany. Z czasem jednak może przeszkadzać przy jedzeniu, mówieniu i przy higienie jamy ustnej.
W tekście określimy, jak wygląda typowa zmiana i kiedy obserwacja wystarczy, a kiedy warto rozważyć usunięcie.
Wyjaśnimy też, dlaczego po zabiegu standardem jest badanie histopatologiczne oraz jak dbać o zdrowia jamy ustnej, by unikać przewlekłego drażnienia tkanek.
Kluczowe wnioski
- Zmiana zwykle ma charakter łagodny, ale wymaga oceny specjalisty.
- Typowa postać to mała grudka, często bez bólu.
- Usunięcie rozważa się przy wzroście lub utrudnionej higienie.
- Po zabiegu wykonuje się badanie histopatologiczne dla pewności rozpoznania.
- Profilaktyka i regularne przeglądy wspierają zdrowia jamy ustnej.
Czym jest włókniak w jamie ustnej i dlaczego najczęściej ma charakter łagodny
To łagodny guz tkanki łącznej, który zwykle rośnie bardzo powoli. Zbudowany jest głównie z włókien kolagenowych i najczęściej występuje jako pojedyncza zmiana.
W praktyce medycznej fibromę rozpoznaje się u około 1,2% pacjentów. Pojawia się częściej w szóstej i siódmej dekadzie życia, a badania wskazują na wyższą częstość u kobiet.
Istnieją różne postacie histologiczne — twardy, miękki, naczyniakowłókniak czy nerwiakowłókniak — co wpływa na wygląd kliniczny. Dlatego ważna jest ocena specjalisty, bo obraz może przypominać inne zmiany.
Łagodny charakter nie oznacza braku opieki. Utrzymujące się drażnienie sprzyja wzrostowi i pogorszeniu komfortu. O decyzji o dalszym postępowaniu decydują: lokalizacja, tempo wzrostu, urazy i trudności w utrzymaniu higieny.
„Obserwacja wystarczy przy stabilnej, małej zmianie; interwencja rozważana jest przy wzroście lub objawach”
- Najczęstsza forma to guz tkanki łącznej.
- Występuje rzadko wieloogniskowo.
- Kontrola kliniczna i ewentualna histopatologia są standardem.
Włókniak na dziąśle – jak wygląda i gdzie najczęściej się lokalizuje
Zmiana zwykle pojawia się jako twarda, gładka grudka, dobrze odgraniczona od otaczającej błony śluzowej. Ma kształt owalny lub okrągły i często jest spoista przy dotyku.
Może osadzać się na szerokiej podstawie lub mieć cienką szypułę. Typowy rozmiar to kilka–kilkanaście milimetrów, choć rzadko osiąga kilka centymetrów.
Powierzchnia najczęściej ma kolor zbliżony do śluzówki. Przy długotrwałym drażnieniu widoczne jest białawienie (hiperkeratoza), a w rzadkich przypadkach owrzodzenie.
Najczęstsze lokalizacje to: policzek, warga dolna, górna powierzchnia języka, podniebienie oraz dziąsła. Podobne zmiany pourazowe mogą występować w tych samych miejscach, więc sam wygląd nie zawsze wystarcza do diagnozy.
Co warto zapisać przed wizytą: od kiedy jest grudka, czy rośnie, czy krwawi oraz czy zdarzyło się przygryzienie lub uraz. Te informacje ułatwią ocenę kliniczną.
| Lokalizacja | Typowy wygląd | Najczęstsze objawy |
|---|---|---|
| Policzek | Owalna, spoista grudka | Brak bólu, możliwe podrażnienie podczas jedzenia |
| Warga dolna | Mała kulka na szerokiej podstawie | Estetyczne zauważenie, rzadko krwawienie |
| Górna powierzchnia języka | Wyraźnie odgraniczona zmiana | Uczucie przeszkadzania, trudność w czyszczeniu |
| Podniebienie | Twarda grudka, czasem na szypule | Podrażnienie przy jedzeniu, rzadko owrzodzenie |
Najczęstsze przyczyny: co drażni dziąsło i sprzyja powstawaniu włókniaka
Stałe mechaniczne drażnienie to główny czynnik wywołujący rozrost. Powtarzające się mikrourazy i przewlekły stan zapalny prowokują namnażanie tkanki łącznej.
Typowe źródła tarcia to ostra krawędź zęba, ubytek próchnicowy, kamień nazębny oraz złamana korona zęba. Elementy te mogą być niewidoczne dla pacjentów, a jednak ciągle podrażniać błonę śluzową.
Aparat ortodontyczny i protezy też często działają jako czynnik wyzwalający. U osób noszących aparat ortodontyczny obserwuje się zwiększoną liczbę zmian w miejscach kontaktu elementów z tkanek.
Jeśli czynnik drażniący nie zostanie usunięty, zmiana może dalej rosnąć i częściej ulegać urazom. Nawyki pacjentów — przygryzanie policzka lub wargi — mogą być przyczyną trwałego podrażnienia.
- Co może pomóc: regularne badania u dentysty i szybkie naprawy uszkodzeń zębów oraz wygładzenie ostrych krawędzi.
- Badania kontrolne pozwalają też wcześnie wykryć problem i przerwać cykl urazu i wzrostu.
Objawy i sygnały ostrzegawcze: kiedy zmiana zaczyna przeszkadzać
Początkowo zmiana bywa niemal niezauważalna, lecz z czasem zaczyna utrudniać codzienne czynności. Niebolesna grudka u pacjenta często staje się kłopotliwa podczas jedzenia, mówienia i mycia zębów.
Typowe objawy, z którymi przychodzi pacjent, to stopniowe zwiększanie rozmiaru i uczucie przeszkadzania. Mogą być też epizody krwawienia lub owrzodzenie przy przewlekłym urazie.
Warto szybko zgłosić się do specjalisty, gdy zmiany zaczynają rosnąć, powtarzają się urazy lub pojawia się bolesność. W takim przypadku obserwacja miesiącami jest ryzykowna.
- Na co zwracać uwagę: rozmiar, kolor, powierzchnia i epizody przygryzienia.
- Jeśli lokalizacja zwiększa kontakt ze szczoteczką lub nicią, higiena może się pogorszyć i stan zapalny się nasili.
„Nowa lub zmieniająca się zmiana powinna skłonić do szybszej konsultacji, zamiast czekania.”
Dla komfortu i pewności rozpoznania często rekomenduje się usunięcie, gdy guzek zaczyna powodować dyskomfort podczas jedzenia lub utrudnia codzienną higienę.
Jak odróżnia się włókniaka od innych zmian na dziąsłach i błonie śluzowej
Szybka ocena wyglądu i konsystencji zmiany pomaga ustalić, czy potrzebne są badania dodatkowe.
Dlaczego różnicowanie jest ważne: podobny wygląd nie zawsze oznacza ten sam rozpoznanie. W jamy ustnej występują zmiany pourazowe, afty i stany zapalne, które przypominają guzki.
Cecha sugerująca włókniak to spoistość, powolny wzrost i kolor zbliżony do otoczenia. Zwykle brak bólu i rzadkie owrzodzenie wskazują na łagodny przebieg.
Objawy wymagające pilniejszej diagnostyki to częste krwawienie, nagłe powiększenie lub owrzodzenie. W takich sytuacjach nie warto odkładać konsultacji i rozważyć dodatkowe badania.
Ocena stomatologiczna obejmuje:
- palpację i sprawdzenie spoistości,
- analizę podstawy (szeroka kontra szypuła),
- ocenę urazowości w zgryzie i wpływu na higienę.
Ostateczne potwierdzenie daje badanie histopatologiczne materiału po usunięciu. To standardowe zabezpieczenie diagnostyczne przy zmianach w jamie ustnej.
Czego nie robić: nie odgryzać, nie nakłuwać ani nie drażnić zmiany samodzielnie. Tego typu manipulacje utrudniają leczenie i mogą zafałszować wynik badania.
Diagnostyka krok po kroku: do kogo iść i jakie badania mogą być potrzebne
Pierwszym krokiem po odkryciu zmiany w jamie ustnej jest rzetelna ocena kliniczna. Należy udać się do dentysty, który przeprowadzi wywiad i badanie.
W gabinecie lekarz zbierze informacje o czasie trwania, dynamice wzrostu i ewentualnych urazach. Oceni pacjenta przez palpację, kontrolę zgryzu i identyfikację źródeł drażnienia.
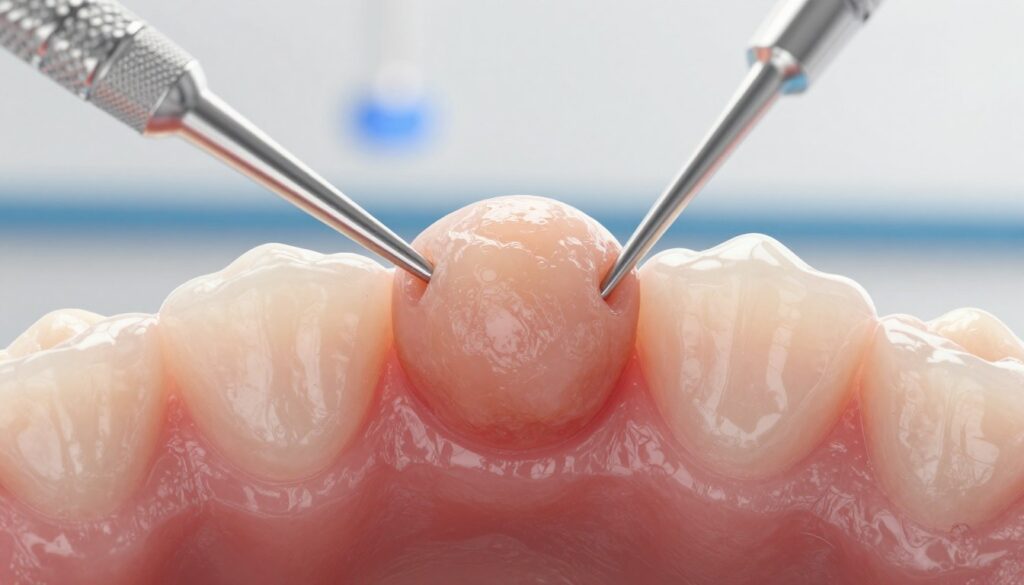
Jeśli zmiana rośnie, krwawi lub utrudnia higienę, dentysta może skierować do chirurga stomatologicznego. W niektórych przypadkach zalecana jest biopsja lub wycięcie diagnostyczno-lecznicze.
Po zabiegu materiał wysyła się do badania histopatologicznego, które potwierdza rozpoznanie i wyklucza złośliwość. To kluczowy element bezpieczeństwa leczenia.
Przed wizytą warto przygotować listę pytań o technikę zabiegu, ryzyko nawrotu, czas gojenia i zalecenia po leczeniu. Równolegle trzeba usunąć przyczynę drażnienia, np. poprawić wypełnienie lub wyleczyć próchnicę.
„W razie niepokojących objawów nie warto zwlekać — lepsza szybka diagnostyka niż długie obserwowanie.”
Usuwanie włókniaka: jak wygląda zabieg w znieczuleniu miejscowym i co potem
W znieczuleniu miejscowym można bezpiecznie usunąć zmianę z minimalnym stresem dla pacjenta. Przed zabiegiem przeprowadza się kwalifikację i wywiad, by ustalić źródło drażnienia i wybrać metodę leczenia.
Metoda klasyczna (skalpel): w znieczuleniu miejscowym wykonuje się wycięcie z marginesem zdrowych tkanek i zaopatruje ranę szwami. Materiał operacyjny zawsze wysyła się do badania histopatologicznego.
Opcja laserowa: użycie lasera zwykle wiąże się z mniejszym krwawieniem i obrzękiem. Często nie ma potrzeby zakładania szwów, a po zabiegu można zastosować naświetlanie biostymulujące dla szybszej regeneracji.
Po zabiegu pacjent może odczuwać tkliwość i niewielki dyskomfort. Standardowe zalecenia obejmują zachowanie higieny, delikatne płukanki i kontrolę rany w gabinecie.
- Ocenia się gojenie i ewentualne zdjęcie szwów.
- Kontakt z gabinetem konieczny przy nasilonym bólu, obfitym krwawieniu, ropnej wydzielinie lub gorączce.
- Po doszczętnym usunięciu nawroty są rzadkie, gdy równocześnie usunięto czynnik drażniący.
| Etap | Co się dzieje | Korzyści |
|---|---|---|
| Kwalifikacja | Wywiad, wybór techniki, plan leczenia | Niższe ryzyko nawrotu |
| Wycięcie skalpelem | Usunięcie z marginesem, szwy | Pełna kontrola marginesów |
| Zabieg laserowy | Cięcie lub odparowanie, często bez szwów | Mniejsze krwawienie i obrzęk |
„Materiał z zabiegu trafia do badania histopatologicznego — to zamyka proces diagnostyczny.”
Jak dbać o zdrowie dziąseł po leczeniu i kiedy wrócić na kontrolę
Po zabiegu najważniejsze jest monitorowanie gojenia i szybkie usuwanie źródeł podrażnień.
Delikatna, lecz konsekwentna higiena wspiera zdrowia i przyspiesza regenerację. Unikaj drażnienia miejsca zabiegu, stosuj zalecone płukanki i nie przygryzaj okolicy.
Na pierwszą kontrolę umówi się termin podczas wizyty. Lekarz oceni gojenie, może zdjąć szwy i omówić wynik histopatologii. Jeśli pojawi się nowa zmiana, nie zwlekaj z konsultacją.
Jak zapobiegać nawrotom: usuń ostre krawędzie zębów, wylecz ubytki, skoryguj uzupełnienia i regularnie usuwaj kamień. To podstawa dla długotrwałego zdrowia zębów i komfortu pacjenta.
Checklist: obserwuj, eliminuj uraz, kontroluj regularnie — tak jest jego najprostsza strategia dla pacjentów.