Czy nieżywy ząb może nadal wywoływać ból? To pytanie zaskakuje wielu pacjentów, bo sama miazga traci unerwienie. Jednak dolegliwości często pochodzą z tkanek wokół korzenia, a nie z wnętrza zęba.
Pulsowanie, obrzęk lub ból przy nagryzaniu mogą świadczyć o infekcji lub ropniu. Takie objawy nie warto lekceważyć — wymagają szybkiej oceny stomatologicznej.
W tej części wyjaśnimy, kiedy symptomy pojawiają się zaraz po urazie, a kiedy wracają po latach, także po leczeniu kanałowym. Omówimy różnicę między bólem „z zęba” a bólem „wokół zęba” i wskażemy czerwone flagi: obrzęk, gorączka, nasilające się pulsowanie i nieprzyjemny zapach.
W kolejnych częściach znajdziesz wskazówki dotyczące rozpoznania, diagnostyki i realnych ścieżek leczenia oraz doraźne sposoby łagodzenia dolegliwości.
Najważniejsze w skrócie
- Nie każdy nieżywy ząb jest bezobjawowy — ból może pochodzić z tkanek okołokorzeniowych.
- Pulsujący ból i obrzęk to sygnały alarmowe wymagające pilnej konsultacji.
- Ból przy nagryzaniu, ucisku lub opukiwaniu wskazuje na problem mechaniczny lub zapalny.
- Objawy mogą pojawić natychmiast po urazie lub po latach, także po leczeniu kanałowym.
- Diagnostyka i leczenie u stomatologa to najlepsza droga do ustąpienia dolegliwości.
Martwy ząb w praktyce: co to znaczy, że ząb jest martwy
Zobaczmy, na czym polega utrata żywotności miazgi i jak to wpływa na otaczające tkanki.
Definicja w praktyce: ząb jest martwy, gdy miazga wewnątrz komory i kanałów obumiera albo zostanie usunięta podczas leczenia kanałowego. To oznacza brak reakcji na bodźce termiczne i elektryczne.
Budowa zęba obejmuje szkliwo, zębinę, komorę z miazgą i korzeń. Miazga odżywia i przewodzi czucie, więc jej utrata zmienia funkcję zęba.
Choć ząb jest martwy, okolica wokół korzenia nadal zawiera żywe tkanki. To one mogą reagować stanem zapalnym, powodując ból i obrzęk.
- Rozróżnienie: martwica to obumarcie miazgi; zgorzel to zakażenie i rozkład tkanek.
- Ustanie ostrego bólu po fazie nasilonej nie zawsze oznacza wyleczenie — to może być przejściowe „uciszenie”.
- Martwego zęba nie warto lekceważyć — może stać się ogniskiem zakażenia w jamy ustnej i wpływać na zdrowie całego organizmu.
Jak rozpoznać martwy ząb: objawy w jamie ustnej i sygnały alarmowe
Rozpoznanie zaczyna się od prostych obserwacji: zmiana koloru korony to najczęstszy dowód na problem z martwego zęba. Szary, brązowy lub ciemny odcień i matowe szkliwo wyróżniają go od sąsiadujących zębów.
Pacjenci zgłaszają typowe dolegliwości — ból przy nacisku, gryzieniu lub podczas opukiwania. Czasem pojawia się uczucie „wysadzania” zęba przy zmianie temperatury lub podczas żucia.
- Widoczne objawy: ciemnienie korony, różnica koloru względem zębów sąsiednich.
- Dolegliwości miejscowe: tkliwość na opukiwanie, ból przy ucisku i gryzieniu.
- Objawy zapalne: obrzęk i zaczerwienienie dziąsła, przetoka lub ropień.
- Sygnały ogólne: gorączka, pulsujący ból i złe samopoczucie — wymagają pilnej wizyty.
Nieprzyjemny zapach z ust często wynika z rozkładu tkanek i aktywności bakterii w kanale. Samodzielna ocena bywa myląca — brak bólu nie wyklucza stanu zapalnego. Potwierdzenie u dentysty pozwala zapobiec powikłaniom i chroni inne zęby.
Czy martwy ząb boli
Nie zawsze brak reakcji na zimno oznacza brak problemu — martwy ząb boli może nadal wywoływać dolegliwości.
O co chodzi w mechanizmie? Sama miazga może być nieczuła, ale bakterie i produkty rozpadu prowokują zapalenie wokół korzenia. Wzrost ciśnienia i obrzęk tkanki dają odczucie bólu, mimo że „nerw” w środku już nie działa.
- Prosto: martwy ząb może boleć przy gryzieniu lub ucisku.
- Opukiwanie i tkliwość wskazują na zapalenie okołowierzchołkowe.
- Ropień daje pulsujący ból i obrzęk — wtedy nie odkładaj wizyty.
Brak reakcji na ciepło lub zimno sugeruje brak żywej miazgi, ale nie wyklucza bólu tkanek otaczających. Domowe środki mogą łagodzić objawy doraźnie, lecz nie usuną przyczyny bólu. Dlatego warto umówić się na ocenę stomatologiczną, gdy pojawi się nasilony ból lub nawrót dolegliwości.
Najczęstsze przyczyny, że martwy ząb może boleć mimo obumarcia miazgi
Ból po utracie żywotności miazgi zwykle wiąże się z problemami poza samą komorą zęba.
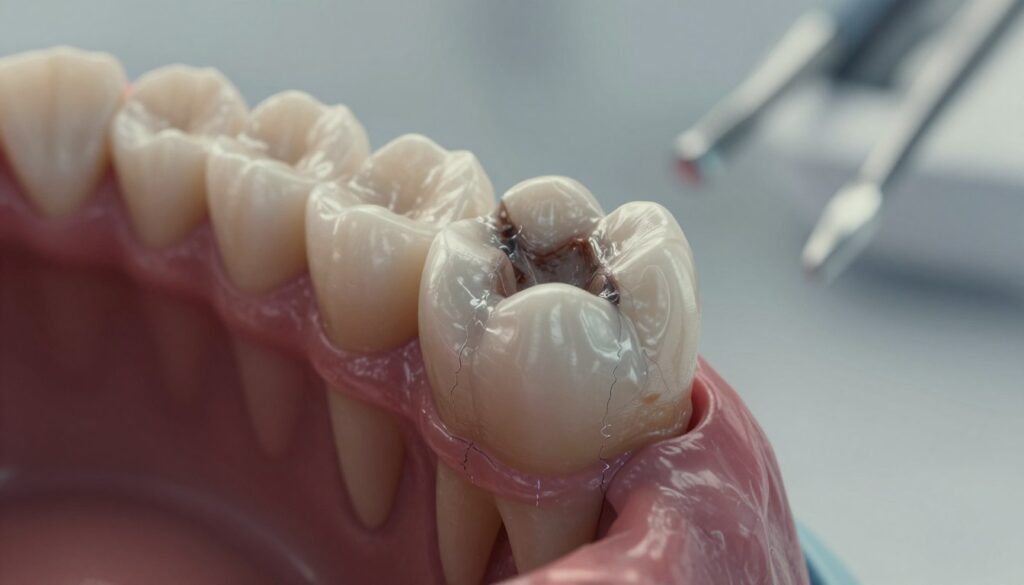
Infekcja w kanale to najczęstsza przyczyna. Bakterie i produkty rozpadu wywołują stan zapalny tkanek okołowierzchołkowych przy korzeniu.
Zaawansowana próchnica może doprowadzić do obumarcia miazgi, a następnie utrzymania ogniska zakażenia przy wierzchołku. W takim przypadku ból może być nasilony.
Uraz mechaniczny — uderzenie lub upadek — przerwanie ukrwienia miazgi i późniejsze powikłania zapalne to kolejna przyczyna. Ząb może być też osłabiony i pękać.
Błędy w leczeniu kanałowym lub niepełne oczyszczenie kanałów mogą prowadzić do nawracającego stanu zapalnego. W takim wypadku leczenia kanałowego ponownie może być konieczne.
Miękkie pęknięcia i złamania ułatwiają bakteriom dostęp. Dodatkowo przeciążenie (zgrzytanie, zgryz) może nasilić stan zapalny i tkliwość.
„Rozpoznanie przyczyny pozwala dobrać właściwe leczenie i zakończyć dolegliwości.”
Rodzaje bólu martwego zęba: jak opisać dolegliwości, żeby ułatwić diagnozę
Sposób, w jaki pacjent opisuje ból, często wskazuje na miejsce źródła dolegliwości.
Typy bólu, które są najbardziej diagnostyczne:
- Pulsujący ból — często związany z narastającym ciśnieniem w tkankach i aktywnym stanem zapalnym.
- Ból przy nacisku lub nagryzaniu — sugeruje problem przy korzeniu lub mikropęknięcie zęba.
- Tkliwość na opukiwanie — wskazuje na zapalenie okołowierzchołkowe.
- Ból promieniujący — może kierować uwagę na sąsiednie zęby lub struktury.
W gabinecie opisz dokładnie kiedy ból się zaczyna, co go nasila (zimno, ciepło, ucisk, słodkie), czy budzi w nocy i jak długo trwa.
| Typ dolegliwości | Co sugeruje | Co zgłosić dentyście |
|---|---|---|
| Pulsujący ból | Aktywny stan zapalny tkanek | Intensywność, nasilenie, czy towarzyszy obrzęk |
| Ból przy nagryzaniu | Problem przy korzeniach lub pęknięcie | Miejsce bólu, czy boli podczas żucia |
| Tkliwość na opukiwanie | Zapalenie okołowierzchołkowe | Czy ból nasila się przy dotyku |
Checklist dla pacjenta: skala bólu 0–10, lokalizacja, promieniowanie, obrzęk, gorączka, nieprzyjemny zapach. Nasilenie pomimo leków to sygnał do pilnej oceny.
Martwy ząb boli przy ucisku: najczęstsze scenariusze i co je odróżnia
Ucisk i nagryzanie przenoszą siły na okolice korzenia, co często ujawnia ukryty stan zapalny.
Mechanizm: siła nacisku działa na tkanki okołowierzchołkowe. Jeśli występuje stan zapalny, unerwione tkanki reagują bólem. To tłumaczy, dlaczego mimo obumarcia miazgi ząb nadal daje dolegliwości.
- Po leczeniu kanałowym: reinfekcja, nieszczelna odbudowa lub niedopełnienie kanału mogą wywołać ból przy ucisku.
- Ropień/przetoka: ból + obrzęk i tkliwość dziąsła; czasem pojawia się wysięk.
- Pęknięcie zęba: punktowy ból przy zagryzaniu, uczucie „rozszczepienia” przy twardszym pokarmie.
- Przeciążenie zgryzowe: ból ograniczony do konkretnych kontaktów zgryzowych, zwykle bez obrzęku.
Wskazówka: każdy uporczywy ból przy ucisku to wskazanie do pilnej diagnostyki. RTG i ocena okołowierzchołkowa pomagają odróżnić infekcję od uszkodzenia mechanicznego.
Co oznacza pulsujący ból martwego zęba i kiedy nie czekać
Rytmiczne „kołatanie” w okolicy zęba zwykle sygnalizuje narastające ciśnienie i stan zapalny.
Pulsujący ból często wynika z aktywnej infekcji przy wierzchołku korzenia. Zapalenie rozszerza naczynia krwionośne, rośnie ciśnienie w tkankach i pojawia się rytmiczne uczucie bólu.
Objawy alarmowe, przy których nie warto zwlekać:
- narastający ból pomimo leków,
- obrzęk policzka lub dziąsła,
- gorączka i trudność w otwieraniu ust,
- przetoka lub nasilone tkliwości przy nagryzaniu.
Nieleczona infekcja może prowadzić do ropnia i szerzenia się stanu zapalnego na sąsiednie tkanki. Jeśli pulsacja pojawia się po latach od leczenia, to także wymaga diagnostyki — może prowadzić do reinfekcji.
Jak dotrwać do wizyty: unikaj gryzienia tą stroną, chłodź zewnętrznie policzek i stosuj leki zgodnie z ulotką. Pilna konsultacja stomatologiczna pozwoli szybko zatrzymać rozwój infekcji.
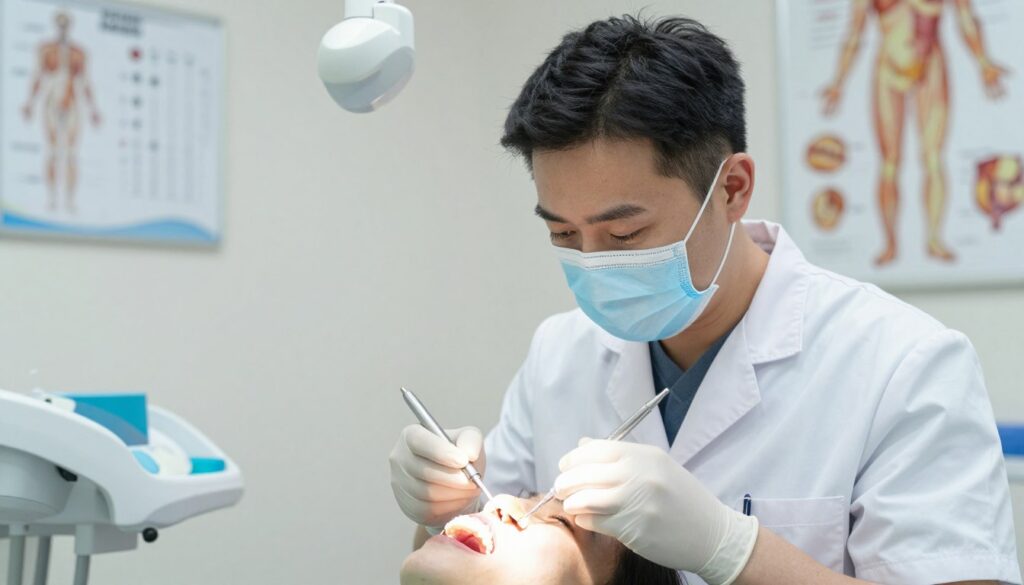
Diagnostyka u dentysty: jak potwierdza się, że ząb jest martwy i dlaczego boli
Diagnostyka stomatologiczna opiera się na kolejnych, prostych badaniach klinicznych i obrazowych.
W gabinecie zaczyna się od wywiadu i oględzin jamy. Lekarz sprawdza dziąsła, obecność przetok i ewentualny obrzęk. To pozwala wskazać, czy zęba jest problem miejscowy czy wynika z ogólnego stanu zapalnego.
Testy żywotności obejmują bodziec zimna i test elektryczny. Brak reakcji sugeruje, że ząb jest martwy. Dodatkowo wykonuje się opukiwanie oraz testy zwarciowe, by odróżnić ból przy nagryzaniu od dolegliwości przyzębia.
RTG ocenia okolice wierzchołka korzenia i zmiany w tkankach. Zdjęcie pokazuje obecność ropnia, torbieli lub niedokładnego wypełnienia kanałów. Na tej podstawie dentysta ustala, dlaczego martwego zęba jest bolesny w danym przypadku.
- Wywiad + oględziny jamy → kierunek badań.
- Testy zimnem i elektryczne → żywotność zęba.
- RTG → stan korzenia i tkanek okołowierzchołkowych.
Dlaczego to ważne: prawidłowa diagnoza decyduje o planie leczenia — re-endo, leczenie zachowawcze, zabieg chirurgiczny lub ekstrakcja. Dobór procedury zależy od miejsca i zaawansowania zmiany, a także od stanu jamy i ogólnego przypadku pacjenta.
Co na ból zęba martwego: doraźne sposoby łagodzenia do czasu wizyty
W oczekiwaniu na wizytę stomatologiczną warto zastosować bezpieczne, doraźne metody łagodzenia bólu.
Co stosować: w pierwszym rzędzie NLPZ (np. ibuprofen) zmniejszają ból i stan zapalny. Przyjmuj leki zgodnie z ulotką i przeciwwskazaniami. Miejscowe środki znieczulające (żel) mogą krótkotrwale złagodzić dolegliwość.
Zewnętrzny zimny okład na policzek obniża obrzęk i przewodzenie bólu w tkanek. Stosuj 10–15 minut, przerwa, powtarzaj. W jamie ustnej trzymaj delikatną higienę i unikaj gryzienia tą stroną.
Czego unikać: nie podgrzewaj okolicy, nie dłub w ubytku i nie stosuj antybiotyku bez porady lekarza. Odkładanie wizyty może pogorszyć stan.
- Wybieraj miękkie pokarmy i unikaj twardych kąsków.
- Jeśli ból narasta, pojawia się obrzęk lub gorączka — zgłoś się pilnie do dentysty.
„Doraźne środki łagodzą objawy, ale nie zastępują leczenia przyczyny.”
Leczenie martwego zęba krok po kroku: kiedy potrzebne jest leczenie kanałowe
Decyzja o interwencji zależy od źródła zakażenia i stopnia uszkodzenia tkanek wokół korzenia.
Wskazania do leczenia kanałowego pojawiają się, gdy źródłem problemu jest zakażony kanał, obumarła miazga lub zmiany okołowierzchołkowe widoczne na RTG.
Przebieg endodoncji w skrócie:
- otwarcie zęba i usunięcie miazgi,
- opracowanie kanałów i dezynfekcja,
- szybkie, szczelne wypełnienie biokompatybilnym materiałem,
- odbudowa korony zęba, aby zabezpieczyć osłabioną strukturę.
Rola diagnostyki i narzędzi: RTG, endometr i praca pod mikroskopem zwiększają skuteczność leczenia. Znieczulenie miejscowe zapewnia komfort pacjenta.
Gdy objawy powracają, możliwe jest powtórne leczenie kanałowe (re-endo) lub zabieg chirurgiczny przy korzeniu. Po leczeniu planuje się kontrolę kliniczną i zdjęcie kontrolne, aby ocenić gojenie tkanek i stabilność korony.
Martwy ząb — leczyć czy wyrywać: jak podejmuje się decyzję
Decyzja między leczeniem a ekstrakcją opiera się na ocenie stanu korony i rokowania dla odbudowy.
Kryteria decyzji obejmują stopień zniszczenia korony, obecność pęknięć, stan korzenia i rozległość infekcji. Lekarz oceni, czy możliwa jest szczelna odbudowa po leczeniu kanałowym.
W większości przypadków specjaliści najpierw proponują leczenie zachowawcze. Ratowanie zęba bywa korzystne dla zgryzu, funkcji żucia i stabilności sąsiednich zębów.
Ekstrakcja staje się konieczna, gdy wystąpi nieodwracalne pęknięcie, brak możliwości szczelnej odbudowy lub gdy ząb jest zbyt zniszczony. Po usunięciu zwykle planuje się uzupełnienie — implant lub most.
- Wskazanie do leczenia: realna odbudowa korony i dobry rokowanie dla korzenia.
- Wskazanie do ekstrakcji: rozległe uszkodzenie, nieodwracalne pęknięcie, brak możliwości szczelności.
Jak wygląda procedura — ekstrakcja wykonywana jest w znieczuleniu miejscowym, a ból pozabiegowy kontroluje się lekami. Ostateczna decyzja jest indywidualna i oparta na badaniu klinicznym oraz RTG.
„Wybór między leczeniem a usunięciem powinien uwzględniać funkcję, komfort i plan leczenia całej jamy ustnej.”
Aspekty estetyczne: dlaczego martwy ząb ciemnieje i jak poprawić wygląd
Zmiany barwy pojawiają się, gdy produkty rozpadu krwi przenikają do kanalików zębinowych.
Powód: wewnętrzny rozkład hemoglobiny barwi strukturę zęba, więc korona staje się szara lub brązowa. Dodatkowo suchsze, nieunaczynione tkanki szybciej chłoną barwniki z kawy, herbaty, wina czy tytoniu.
Jak poprawić estetykę? Typowe opcje to wybielanie od środka wykonywane w gabinecie, a gdy efekt jest niewystarczający — licówka lub korona protetyczna. Wybór zależy od stopnia przebarwienia i wytrzymałości zęba.
| Metoda | Zalety | Wady |
|---|---|---|
| Wybielanie wewnętrzne | Minimalna inwazyjność, szybki efekt | Może wymagać powtórzeń |
| Licówka | Naturalny wygląd, zachowuje tkanki | Koszt, konieczność preparacji |
| Korona | Pełna odbudowa, trwałość | Większa ingerencja w strukturę |
Wskazówka praktyczna: estetykę planuj dopiero po ustabilizowaniu stanu zapalnego i zakończeniu leczenia kanałowego. Pielęgnacja, ograniczenie napojów barwiących i regularne kontrole pomogą utrzymać efekt.
„Plan leczenia estetycznego warto ustalić z dentystą po pełnej diagnostyce i kontroli gojenia.”
Jak zapobiegać powikłaniom i nawrotom bólu martwego zęba
Kilka prostych nawyków w codziennej pielęgnacji może zapobiec poważnym problemom przy martwym zębie. ,
Regularne kontrole (co najmniej co 6 miesięcy) pomagają wykryć zmiany w czasie, gdy jeszcze łatwo je leczyć. Szybka reakcja na obrzęk lub tkliwość skraca czas leczenia.
Higiena jamy ustnej — szczotkowanie i nitkowanie — zmniejsza ryzyko próchnicy i reinfekcji przy sąsiednich zębach. Unikaj urazów; stosuj ochraniacze w sportach kontaktowych.
Po leczeniu kanałowym zadbaj o szczelną odbudowę i rozważ wzmocnienie protetyczne. Wykonuj kontrolne RTG, gdy zaleci lekarz. Brak bólu nie zawsze oznacza brak problemu — obserwuj i umawiaj wizytę, a przy obrzęku lub gorączce działaj pilnie.