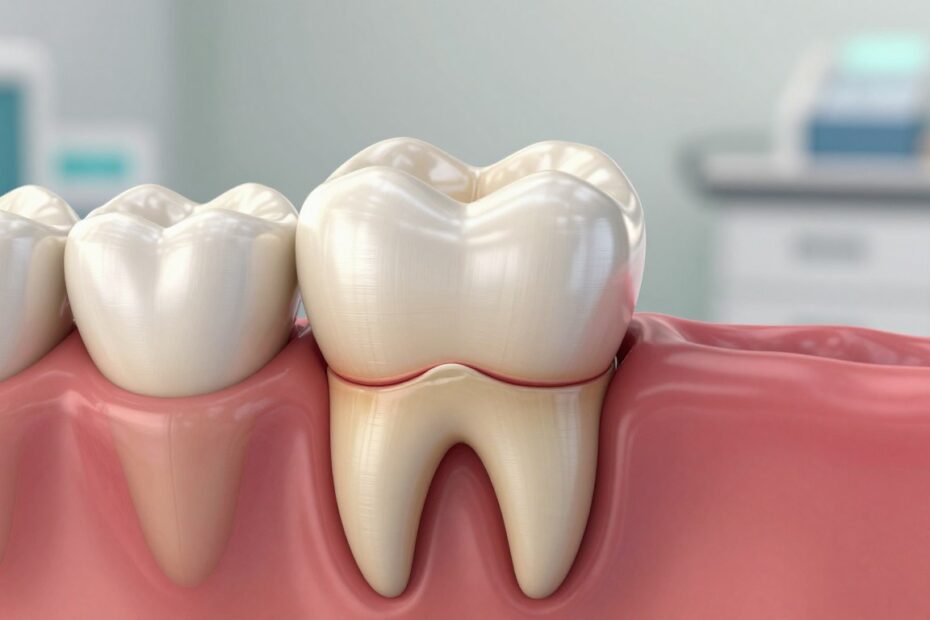
Czy wiesz, że utrata tkanek kostnych przy zębie może zmienić cały kształt twojego zgryzu?
Atrofia to stopniowa resorpcja wyrostka zębodołowego w szczęce lub żuchwie. Kość staje się mniej gęsta, porowata i słabiej znosi obciążenia podczas żucia.
Najczęściej winne są brak stymulacji po utracie zęba lub przewlekły stan zapalny przyzębia. Takie procesy bywają niemal niewidoczne i wykrywa się je dopiero przy planowaniu implantów lub mostów.
W dalszych częściach wyjaśnimy, czym różni się resorpcja od uszkodzenia samego zęba, jakie wczesne sygnały mogą wystąpić i jakie czynniki ogólnoustrojowe, jak osteoporoza, warto wziąć pod uwagę.
Im szybciej rozpoznasz problem, tym więcej masz prostych opcji leczenia.
Kluczowe wnioski
- Atrofia to utrata tkanki kostnej wokół zęba, wpływa na stabilność i plan leczenia.
- Główne przyczyny: braki zębowe i przewlekły stan zapalny przyzębia.
- Wczesne objawy bywają nieoczywiste i łatwe do przeoczenia.
- Czynniki ogólnoustrojowe, jak osteoporoza, mogą przyspieszyć resorpcję.
- Szybka diagnostyka zwiększa zakres mniej inwazyjnych terapii.
Na czym polega zanik kości wokół zęba i dlaczego dotyczy szczęki lub żuchwy
Ubytek tkanki kostnej wokół korzenia to efekt przerwania normalnej stymulacji mechanicznej. Gdy ząb przestaje przekazywać siły żucia, wyrostek zębodołowy reaguje przebudową, a w praktyce może być widoczne zmniejszenie objętości i gęstości.
Atrofia kości rozpoczyna się, gdy mniej obciążenia oznacza słabszy „sygnał” do utrzymania struktury. Mniej sygnałów → resorpcja → spadek gęstości. Ten proces dotyczy zarówno kości szczęki, jak i żuchwy.
W miejscu po ekstrakcji ubytek bywa bardziej widoczny niż przy zachowanym zębie, gdzie problem często wynika z przewlekłego stanu zapalnego. Lokalizacja (górna czy dolna) wpływa na plan leczenia i wybór rekonstrukcji.
- Wyrostek zębodołowy „żyje” dzięki bodźcom z żucia.
- Zmiana struktury powoduje większą porowatość i mniejszą odporność na obciążenia.
- Czynniki ryzyka, jak przewlekły zapalny stan przyzębia, przyspieszają proces.
W kolejnych częściach omówimy tempo zmian i sposoby diagnostyki oraz leczenia.
Zanik kości zęba – objawy, które najczęściej pojawiają się w jamie ustnej
W jamie ustnej pierwsze sygnały utraty struktury kostnej często są subtelne i łatwe do przeoczenia. Krwawienie dziąseł i lekki ból podczas szczotkowania to częste początki.
W miarę postępu pojawia się większa ruchomość zębów. Mogą powstawać nowe szpary między zębami i odczuwalny dyskomfort przy żuciu.
Inne sygnały widoczne w lustrze to cofanie się dziąseł i odsłonięte korzenie. Szybko narastające recesje oraz przesuwanie zębów są alarmowe i wymagają konsultacji.
- Alarmowe: ruchomość zębów, szybkie cofanie dziąseł, intensywne krwawienie.
- Mniej oczywiste: niewielki ból, zmiana przestrzeni między zębami, trudności w mowie.
- Przy chorobie przyzębia: kieszonki, nieprzyjemny zapach, trwałe krwawienie — to sygnał do diagnozy stomatologicznej.
Pamiętaj, brak silnego bólu nie wyklucza poważnego problemu. Regularne kontrole pozwolą wykryć zmiany w jamie ustnej zanim dojdzie do utraty zębów i widocznej zmiany rysów twarzy.
Najczęstsze przyczyny zaniku kości szczęki i żuchwy
Najczęstsze przyczyny ubytku tkanki wokół szczęki i żuchwy wynikają z zaburzeń obciążenia i przewlekłych stanów zapalnych.
1. Brak stymulacji po utracie zęba. Już pojedynczy brak powoduje, że kość nie otrzymuje sił żucia. Organizm „redukuje” nieużywaną tkankę, co prowadzi do miejscowego zaniku.
2. Choroby przyzębia i przewlekłe zapalenia. Paradontoza niszczy tkanki podtrzymujące ząb, w tym strukturę szczęki. Zapalenie utrudnia gojenie i tworzy błędne koło pogarszania ruchomości.
3. Przeciążenia i urazy. Wady zgryzu, bruksizm czy źle dopasowane protezy powodują nierównomierne obciążenia. Miejscowe mikrourazy przyspieszają degradację tkanki.
4. Czynniki ogólnoustrojowe. Próchnica i kamień nazębny nasilają stan zapalny. Osteoporoza, wiek i choroby ogólne osłabiają gęstość kości i spowalniają regenerację.
- Klasyfikacja: brak stymulacji, zapalenie, przeciążenia, czynniki ogólnoustrojowe.
- Nawet mały brak może uruchomić miejscowy proces redukcji tkanki.
- Usuwanie przyczyny to pierwszy krok do zatrzymania postępu.
Jak szybko może postępować zanik kości po ekstrakcji i od czego zależy tempo procesu
Proces utraty tkanki wokół miejsca po ekstrakcji może zacząć się już po kilku tygodniach. Najsilniejsza resorpcja następuje w pierwszych miesiącach. W skrajnych przypadkach dochodzi do utraty nawet do 25% objętości w ciągu pierwszego roku.
Tempo zależy od wielu czynników. Ma znaczenie rozległość zabiegu, stan zapalny przed ekstrakcją oraz higiena jamy ustnej.
Palenie papierosów, cukrzyca i niska jakość tkanki wpływają negatywnie na regenerację. Również indywidualna odpowiedź biologiczna pacjenta ma tu rolę.
Warto rozróżnić sytuacje: po ekstrakcji proces bywa skokowy i szybki, a przy zachowanych zębach postępuje wolniej, ale dłużej.
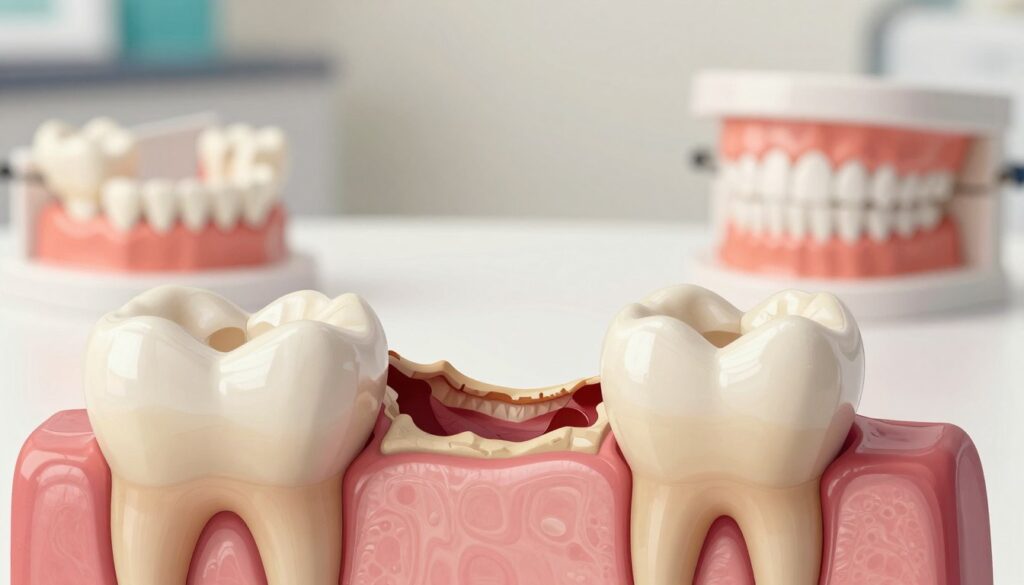
Szybkie uzupełnienie braków ma sens nie tylko estetyczny. Przywrócenie obciążenia pomaga zachować strukturę i spowolnić proces. W niektórych przypadkach proponuje się zabiegi poekstrakcyjne, które ograniczają utratę tkanki.
Po zabiegu zapytaj lekarza o dostępne opcje: czy rozważać odbudowę natychmiastową, zabieg augmentacyjny, czy termin planowanej protezy lub implantu. To pomoże uniknąć długiej przerwy i niepotrzebnej utraty.
Jak rozpoznać zanik kości zęba i kości szczęki w gabinecie
W gabinecie stomatologicznym rozpoznanie ubytku struktury zaczyna się od prostego, ale systematycznego badania. Lekarz zbiera wywiad: utrata zębów, choroby przyzębia, bruksizm i informacje o protezach.
Badanie wewnątrzustne obejmuje ocenę wysokości wyrostka, stanu dziąseł i symetrii łuków. Klinicznie można zauważyć obniżenie wyrostka, zapadnięcie tkanek miękkich, recesje oraz ruchomość i migracje zębów.
Podstawowym badaniem obrazowym bywa pantomogram (RTG panoramiczne). W przypadkach planowania implantów, augmentacji lub sinus lift standardem jest tomografia CBCT 3D.
Dlaczego obraz 3D ma znaczenie? Tomografia pozwala ocenić objętość, grubość i gęstość kości oraz relacje do zatok i nerwów. Decyzje o leczeniu wynikają z analizy 3D, nie tylko z odczuć pacjenta.
- Plan diagnostyczny: wywiad → badanie kliniczne → RTG → CBCT (w razie potrzeby).
- W praktyce: najpierw leczyć stan zapalny, potem odbudowywać tkankę lub planować uzupełnienie braków.
- Ocena protez: w gabinecie sprawdza się też dopasowanie protezy i wpływ na tkanki.
Leczenie zaniku kości zęba krok po kroku: od usunięcia przyczyny do odbudowy
Skuteczne leczenie zaczyna się od jasnej diagnozy i ustalenia przyczyny. Najpierw trzeba opanować stan zapalny i przywrócić higienę w gabinecie.
Plan działania ma pięć etapów:
- diagnoza i ustalenie przyczyny;
- opanowanie zapalenia i leczenie periodontologiczne;
- plan odbudowy tkanki kostnej i wybór metody;
- odbudowa — augmentacja/GBR lub podniesienie dna zatoki i czas gojenia;
- docelowe uzupełnienie protetyczne lub implantologiczne.
W sterowanej regeneracji kości (GBR) stosuje się materiał kościozastępczy i membrany. Celem jest zwiększenie szerokości i wysokości wyrostka przed implantacją.
W tylnej szczęce wchodzą w grę zabiegi podniesienia dna zatoki. Metoda otwarta lub zamknięta różni się zakresem i czasem gojenia. Zazwyczaj regeneracja trwa 3–6 mies., a podniesienie dna zatoki i pełna integracja mogą zająć 4–9 mies.
| Etap | Metoda | Czas gojenia |
|---|---|---|
| Augmentacja (GBR) | Materiał kostny + membrana | 3–6 mies. |
| Podniesienie dna zatoki | Metoda otwarta / zamknięta | 4–9 mies. |
| Wsparcie | Osocze bogatopłytkowe | Przyspiesza gojenie |
Rola pacjenta jest kluczowa. Dobra higiena, niepalenie i kontrola chorób ogólnych poprawiają wynik. W wybranych przypadkach można połączyć implant i odbudowę w jednym etapie.
Jak uniknąć zaniku kości: uzupełnianie braków zębowych i codzienna profilaktyka
Szybkie uzupełnienie braków to podstawowy filar, który pozwala uniknąć zaniku kości. Implanty działają jak sztuczny korzeń — przekazują siły żucia na strukturę i utrzymują stymulację.
Standardowa ruchoma proteza akrylowa poprawia estetykę i funkcję, ale siły przenosi głównie na błony śluzowe. Jeśli proteza jest luźna, uciska i może przyspieszać utratę podłoża.
Drugi filar to codzienna profilaktyka: higiena jamy ustnej, leczenie stanów zapalnych oraz kontrola przeciążeń i zgryzu.
- Regularne przeglądy i korekta protez przy pierwszych objawach otarć, chwiejności lub bólu.
- Dieta bogata w wapń, witaminę D i białko wspiera regenerację tkanki.
- Rzucenie palenia i kontrola chorób ogólnych poprawiają krążenie i gojenie.
Podsumowanie: dla pacjenta najlepsze efekty daje połączenie szybkiego uzupełnienia braków (implanty, mosty) z codzienną dbałością o jamę ustną. To najskuteczniejszy sposób, by spowolnić zanik kości i zachować prawidłowy zgryz.
Kiedy nie zwlekać: sygnały alarmowe i korzyści z wczesnego działania
Szybkie reagowanie na krwawienie dziąseł i ból przy nagryzaniu znacząco zwiększa szanse na prostsze leczenie.
Działaj od razu, gdy pojawi się ruchomość zębów, szybko postępujące cofanie dziąseł, nowe „szpary” lub trudności z protezą. To typowe objawy, które nie warto bagatelizować.
Wcześniejsza interwencja daje większe szanse na zatrzymanie procesu i wymaga mniejszej odbudowy. W przeciwnym razie przesunięcia zębów i utraty kolejnych struktur pogłębiają problem.
Zaawansowany zanik kości szczęki często uniemożliwia implant bez wcześniejszej augmentacji lub podniesienia zatoki, co wydłuża leczenie o miesiące.
Przygotuj przed wizytą daty ekstrakcji, listę leków i informacje o chorobach przewlekłych. Co dalej? Kontrola, diagnostyka obrazowa, plan leczenia i systematyczna profilaktyka.