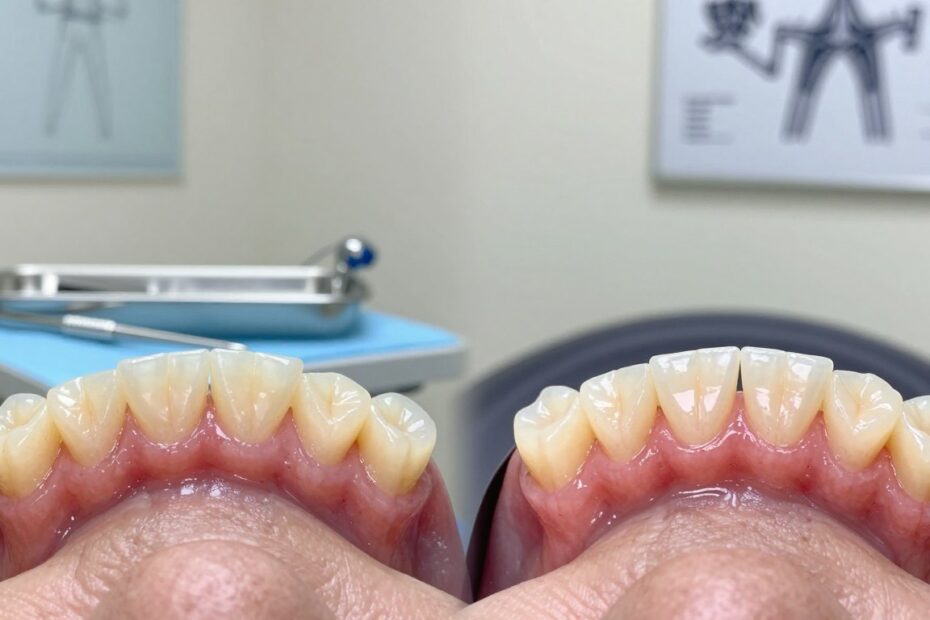
Czy zabieg naprawdę odmieni wygląd uśmiechu i skoryguje wrażliwość zębów, czy raczej warto liczyć na umiarkowane poprawki?
Przeszczep dziąsła ma na celu pogrubienie i wzmocnienie tkanek przyzębia oraz ochronę odsłoniętych szyjek i korzeni.
W praktyce zmiany obejmują pokrycie recesji, pogrubienie brzegu dziąsła i bardziej harmonijną linię uśmiechu.
Efekt funkcjonalny to mniejsza nadwrażliwość i większa stabilność tkanek, a efekt wizualny stabilizuje się z czasem.
Pełna regeneracja zwykle trwa 6–8 tygodni. W pierwszych tygodniach wygląd może różnić się od końcowego rezultatu.
Realne oczekiwania powinny uwzględniać technikę zabiegu, fenotyp tkanek, zakres recesji oraz higienę. Bez kontroli pozabiegowej trudno utrzymać rezultat.
Kluczowe wnioski
- Zabieg wzmacnia tkanki i chroni korzenie, ale nie zawsze daje idealną symetrię.
- Pełne gojenie trwa zwykle 6–8 tygodni.
- Efekty funkcjonalne i estetyczne to dwa różne rezultaty, które warto rozróżniać.
- Wynik zależy od techniki, fenotypu i zakresu recesji.
- Kontrola pozabiegowa i higiena są kluczowe dla utrzymania efektu.
Dlaczego dochodzi do recesji dziąseł i kiedy rozważa się przeszczep
Cofanie się brzegu dziąsła objawia się odsłonięciem szyjki lub korzenia zęba i powoduje nadwrażliwość oraz podwyższone ryzyko próchnicy.
Do recesji prowadzą różne przyczyny: genetyka, zaniedbania higieniczne, urazy mechaniczne, palenie tytoniu oraz nieprawidłowe lub zbyt mocne szczotkowania.
Inne czynniki to bruksizm, krzywe zęby oraz piercing wargi lub języka. Cienka tkanka przyzębia gorzej chroni przed bakteriami.
Mechanizm jest prosty: odsłonięty korzeń szybciej ulega uszkodzeniu i stanom zapalnym, co pogłębia cofanie. Objawy alarmowe to widoczny „dłuższy ząb”, odsłonięty korzeń, krwawienie i ból przy dotyku.
- Gdy recesja grozi utratą tkanek, nadwrażliwość się nasila lub pojawia się próchnica przyszyjkowa, rozważa się zabieg u specjalisty.
- Decyzję podejmuje periodontolog po ocenie grubości tkanek, warunków anatomicznych oraz tempa postępu recesji.
Przeszczep dziąsła – przed i po: co realnie może się zmienić
Przed i po warto traktować jako sekwencję zmian, nie jednorazowy cud estetyczny.
W efekcie zabiegu najczęściej następuje redukcja odsłonięcia korzenia, pogrubienie i wzmocnienie brzegu dziąsła oraz lepsza stabilizacja tkanek.
Pacjent zwykle odczuwa mniejszą nadwrażliwość. Higiena w miejscu recesji staje się prostsza, a ryzyko próchnicy przyszyjkowej spada.
Ograniczenia są realne: nie zawsze da się osiągnąć 100% pokrycia recesji. Wynik zależy od rozległości ubytku, fenotypu, napięcia tkanek i techniki wykonania.
| Aspekt | Realistyczny efekt | Główne ograniczenia |
|---|---|---|
| Pokrycie korzenia | Częściowe do pełnego | Rozległa recesja, napięcie tkanek |
| Wygląd | Pogłębienie i lepszy kontur | Kolor i grubość tkanek miękkich |
| Funkcja | Mniej nadwrażliwości | Indywidualna reakcja pacjenta |
Gojenie to proces: obrzęk ustępuje, kontur stabilizuje się w kolejnych tygodniach. Krótkotrwały ból i nadwrażliwość są typowe i opanowuje je lekarz.
Rodzaje przeszczepów dziąsła stosowane w nowoczesnej periodontologii
W okresie planowania lekarz wybiera metodę zabiegową, która najlepiej odpowie na potrzeby konkretnej okolicy. Wybór zależy od grubości tkanek, miejsca ubytku oraz oczekiwań estetycznych.
Wolny przeszczep dziąsłowy (FGG) wykonuje się w celu poszerzenia strefy zrogowaciałego brzegu. Materiał pobiera się najczęściej z podniebienia twardego. Metoda daje trwałą ochronę w odcinkach bocznych.
Przeszczep podnabłonkowej tkanki łącznej (CTG) to często „złoty standard” w leczeniu recesji. Pobiera się głębszą warstwę tkanki łącznej z podniebienia i umieszcza pod płatem. Efekt estetyczny jest zwykle lepszy, a brzegi stają się bardziej naturalne.
Przeszczep nabłonkowo-łącznotkankowy stosuje się przy rozległych defektach. Łączy odbudowę konturu z wzmocnieniem tkanek przyzębia. Decyzję podejmuje periodontolog po badaniu, a zabieg wykonuje się w znieczuleniu miejscowym.
| Technika | Co pobierane | Główny cel | Typowe zastosowanie |
|---|---|---|---|
| FGG | nabłonek z podniebienia | poszerzenie strefy zrogowaciałej | odcinki boczne, odporność tkanek |
| CTG | tkanki łącznej z podniebienia | pogrubienie brzegu, estetyka | recesje estetyczne, przód |
| Nabłonkowo-łącznotkankowy | warstwa nabłonkowo-łączna | odbudowa konturu i wzmocnienie | rozległe ubytki, skomplikowane defekty |
Jak wygląda zabieg przeszczepu dziąsła krok po kroku
Zabieg rozpoczyna się od kwalifikacji pacjenta i oceny okolicy, którą trzeba poprawić.
Następnie stosuje się znieczulenie miejscowe, żeby pacjent nie odczuwał bólu. Po znieczuleniu pobiera się fragment tkanki z obszaru dawczego, najczęściej z podniebienia.
W miejscu biorczym lekarz dokładnie oczyszcza i przygotowuje łoże. To ważne, bo dobre przygotowanie tkanek zwiększa szansę integracji przeszczepu.
Przeszczep stabilizuje się szwami; czasem nakłada się opatrunek. Szwy mogą być rozpuszczalne lub do usunięcia podczas kontroli.
Cała procedura trwa zwykle 45–120 minut, a pacjent wraca do domu tego samego dnia. Bezpośrednio po zabiegu może wystąpić miejscowy ból, obrzęk oraz znieczulenie, które ustępuje po kilku godzinach.
Na koniec pacjent otrzymuje zalecenia dotyczące jedzenia, higieny jamy ustnej oraz leków na pierwsze dni. Różne obszary — dawczy (podniebienia) i biorczy — wymagają odmiennych wskazówek pozabiegowych.
| Etap | Co się dzieje | Dlaczego ważne |
|---|---|---|
| Kwalifikacja | Ocena okolicy i stanu pacjenta | Dobór techniki i plan leczenia |
| Pobranie z podniebienia | Wycięcie fragmentu tkanki | Źródło materiału dawczego |
| Przygotowanie łoża | Oczyszczenie i opracowanie miejsca biorczego | Lepsza integracja i gojenie |
| Stabilizacja | Szycie i ewentualny opatrunek | Utrzymanie przeszczepu w miejscu |
Przygotowanie przed zabiegiem, aby zwiększyć szanse na dobre gojenie
Przygotowanie pacjenta to kluczowy element, który wpływa na przebieg regeneracji tkanek. Przed zabiegiem warto doprecyzować plan z periodontologiem i omówić wszystkie zaleczeńia.
Checklistę higieniczną zacznij wykonywać na kilka dni przed zabiegiem: delikatna, regularna higiena jamy ustnej, unikanie agresywnego szczotkowania i stosowanie zaleconych płukanek.
Na wizyty kwalifikacyjne ustal technikę, plan kontroli, leki (np. antybiotyk) oraz sposób postępowania przy krwawieniu. To zmniejsza ryzyko niespodzianek.
- Przygotuj leki i płukanki zgodnie z zaleczeń.
- Zaplanuj 2–4 dni łagodniejszej aktywności i transport na zabieg.
- Ograniczanie tytoniu i alkoholu 2–3 dni przed redukuje komplikacje i przyspiesza gojenie.
Jeśli pacjent przyjmuje leki wpływające na krwawienie lub ma choroby ogólne, skonsultuj to indywidualnie z lekarzem prowadzącym.
Gojenie po przeszczepie dziąsła: przebieg, czas i typowe dolegliwości
Proces gojenia zaczyna się natychmiast i ma wyraźne fazy. W pierwszych dniach ważna jest ochrona rany oraz oszczędzanie miejsca zabiegowego.
Przez 1–2 tygodnie dominuje stabilizacja tkanek: zmniejsza się krwawienie i obrzęk, szwy utrzymują przeszczep w miejscu.
Kolejne tygodnie to dojrzewanie i przebudowa. Pełne gojenia zwykle trwa 6–8 tygodni, wtedy efekt staje się stabilniejszy.
Typowe dolegliwości, które nie muszą budzić niepokoju: tkliwość, opuchlizna, drobne krwawienia oraz dyskomfort w miejscu dawczym. Czasowe uczucie „luźniejszych” zębów wynika z obrzęku i zmiany układu tkanek — nie dotykaj przeszczepu językiem.
- Monitoruj: obserwacja, stosowanie zaleconych płukanek, łagodna dieta.
- Czerwone flagi: narastający ból, wysięk, nieprzyjemny zapach, gorączka, zwiększone krwawienie, ruchomość przeszczepu.
- Ocena przyjęcia przeszczepu powinna odbyć się podczas kontroli u lekarza — to najpewniejsza metoda.
| Faza | Czas | Co obserwuje pacjenta |
|---|---|---|
| Początkowa ochrona | 1–3 dni | krwawienie, obrzęk, bolesność |
| Stabilizacja | 1–2 tygodnie | zmniejszenie objawów, utrzymanie szwów |
| Dojrzewanie tkanek | do 6–8 tygodni | utrwalenie konturu i zmniejszona nadwrażliwość |
Pielęgnacja i higiena jamy ustnej po przeszczepie, żeby nie uszkodzić tkanek
Po zabiegu najważniejsza jest delikatna, konsekwentna pielęgnacja miejsc operowanych, która chroni świeże tkanek. Unikaj intensywnego szczotkowania oraz nitkowania w bezpośredniej okolicy przez pierwsze 7–14 dni, chyba że lekarz zaleci inaczej.
Co robić na co dzień:
- Myj pozostałą część jamy miękką szczoteczką, omijając miejsce zabiegowe.
- Stosuj zalecone płukanki antyseptyczne — zastąpią mechaniczne czyszczenie w okolicy rany.
- Nie dotykaj miejsca pobrania z podniebienia językiem ani palcami.
Dieta i nawyki:
- Unikaj gorących napojów, twardych, chrupiących i kwaśnych produktów przez kilka dni.
- Wybieraj miękkie, letnie posiłki, które nie obciążają tkanek.
- Przerwij palenie — to jeden z głównych czynników zaburzających gojenie.
Przy drobnym krwawieniu przyłóż gazę i delikatnie przyciśnij zgodnie z zaleceń lekarza. Nie płucz ostro na siłę i nie ssij rany — to może oderwać skrzep i zaburzyć stabilizację szwów.
Bezpieczeństwo, kontrola i długofalowe utrzymanie efektu
Aby zminimalizować ryzyko nawrotu recesji, kluczowe są wizyty kontrolne i codzienne nawyki pielęgnacyjne. Bezpieczeństwo wyniku zależy od oceny gojenia, zdjęcia szwów oraz korekty higieny zgodnie z zaleceniami.
Najczęstsze czynniki niepowodzenia to palenie, urazy mechaniczne, nieprawidłowa higiena, bruksizm oraz aktywna choroba przyzębia. Szybka reakcja na krwawienie, obrzęk czy ból zmniejsza ryzyko utraty efektu zabiegu.
Profilaktyka obejmuje delikatną technikę szczotkowania, miękką szczoteczkę, kontrolę płytki bakteryjnej i regularne oczyszczanie profesjonalne. W przypadku cienkiego fenotypu lub implantów kontrola i higiena jamy ustnej są szczególnie ważne.
To lekarz ostatecznie ocenia trwałość efektu i moment powrotu do pełnej pielęgnacji. Przestrzeganie zaleceń minimalizuje powikłania i pomaga zachować zdrowie przyzębia na lata.