Czy naprawdę trzeba czekać na ból, by rozpoznać problem z zębem? To pytanie zadaje sobie wiele osób, które odkładają wizytę u stomatologa.
W tym poradniku wyjaśnimy, jakie sygnały warto złapać wcześniej — od małych plamek po nadwrażliwość. Wczesne wykrycie często pozwala uniknąć poważniejszych zabiegów.
Proces niszczenia twardych tkanek przez kwasy z płytki nazębnej postępuje stopniowo. Ból zwykle pojawia się dopiero, gdy zmiany zbliżą się do miazgi, dlatego obserwacja ma znaczenie.
Tekst ma formę praktyczną: pokażemy, co obserwować, jak reagować i kiedy konieczna jest wizyta u specjalisty. Omówimy też możliwe konsekwencje nieleczenia, takie jak ubytek, stan zapalny czy utrata zęba.
Kluczowe wnioski
- Zwracaj uwagę na subtelne zmiany na powierzchni zęba.
- Nadwrażliwość i nieświeży oddech mogą być wczesnymi sygnałami.
- Ból zwykle oznacza zaawansowany etap choroby.
- Szybka reakcja zmniejsza ryzyko rozległego leczenia.
- Regularne kontrole stomatologiczne są kluczowe.
Czym jest próchnica i dlaczego rozwija się „po cichu”
Zmiany zaczynające się na powierzchni szkliwa często rozwijają się bez wyraźnych sygnałów. Czym jest w prostych słowach? To przewlekły, zakaźny proces, w którym bakterie w jamie ustnej rozkładają cukry i produkują kwasy. Te kwasy stopniowo demineralizują szkliwo, a potem zębinę.
Dlaczego nazwiemy to „cichym”? Na początku ubytki dotyczą tylko szkliwa, więc pacjent może nie odczuwać bólu. Brak objawów ułatwia postęp zmian, zwłaszcza gdy płytka nazębna zalega w trudno dostępnych miejscach.
„Bakterie takie jak Streptococcus mutans i Lactobacillus acidophilus przekształcają cukry w kwasy, prowadząc do mikrouszkodzeń.”
Typowe miejsca startu to bruzdy, przestrzenie międzyzębowe i okolice szyjek. Jeśli płytki nie usuniemy regularnie, powstaje kamień wymagający zabiegu u dentysty.
- Cukry → płytka → kwasy → demineralizacja → ubytek.
- Choroba jest zakaźna, ale do rozwoju potrzebne są sprzyjające warunki.
| Element | Rola w procesie | Co zrobić |
|---|---|---|
| Płytka nazębna | Źródło bakterii i kwasów | Regularne szczotkowanie i nitkowanie |
| Cukry w diecie | Pokarm dla bakterii | Ograniczyć przekąski i słodkie napoje |
| Kamień | Utrudnia higienę | Usunięcie w gabinecie stomatologicznym |
Próchnica zęba – objawy, które powinny zapalić czerwoną lampkę
Pierwsze oznaki uszkodzeń często pojawiają się jako niewielkie plamki lub nalot. Białe plamki to wczesna demineralizacja szkliwa — łatwo je przeoczyć przy słabym świetle.
W miarę postępu zmiany mogą się ujawnić jako żółtawy lub brązowy nalot, a potem ciemniejsze plamki i widoczne ubytki. Nadwrażliwość na zimne, ciepłe, słodkie lub kwaśne może być pierwszym sygnałem, że szkliwo przestało bronić zęba.
Typowy przebieg bólu zaczyna się od krótkiego kłucia przy bodźcu. Jeśli dyskomfort staje się dłuższy lub pulsujący, może być to znak podrażnienia miazgi.
- Sprawdź: białe plamki, nalot, ciemne przebarwienia.
- Obserwuj: reakcje na temperaturę i słodycze.
- Zauważ: nieprzyjemny zapach lub dziwny posmak w jamie ustnej.
Prosta samokontrola: obejrzyj zęby w dobrym świetle i sprawdź przestrzenie między zębami. Zwróć uwagę, czy zmiany się powiększają i czy pojawiają się w kilku miejscach jednocześnie.
„Wczesne wykrycie ubytków zwiększa szanse na leczenie zachowawcze i zmniejsza ryzyko poważnego bólu.”
Jak odróżnić nadwrażliwość od próchnicy i kiedy reagować natychmiast
Różnicę rozpoznasz po czasie i charakterze dolegliwości. Nadwrażliwość zwykle daje krótki, ostry impuls przy zimnie lub słodkim. Ból związany z ubytkiem może się utrzymywać, narastać i wracać w tym samym miejscu.
W lustrze szukaj widocznych zmian: plamka, wgłębienie lub kruszący się brzeg szkliwa to silna przesłanka próchnicy.
Gdzie najczęściej występuje co? Nadwrażliwość dotyczy szyjek i odsłoniętej zębiny. Próchnica pojawia się w bruzdach i między zębami, tam gdzie trudno doczyścić.
- Prosty test domowy: zanotuj, jak długo boli po bodźcu i czy dotyczy jednego zęba czy wielu.
- Reaguj natychmiast, jeśli występuje ból samoistny, wybudzanie w nocy, obrzęk dziąsła, gorączka lub ból przy nagryzaniu.
Co robić teraz: unikaj skrajnych temperatur i słodyczy, ale nie zwlekaj z diagnostyką. Dowiedz się, kiedy ból może być oznaką stanu zapalnego miazgi — na tym etapie leczenie bywa bardziej złożone, a zwłoka zwiększa ryzyko powikłań.
Etapy rozwoju próchnicy a zmieniające się objawy
Rozwój zmian w powierzchni zęba przebiega przez kilka jasno rozróżnialnych etapów. Poniżej opisujemy je krok po kroku i wyjaśniamy, jakie sygnały pojawiają się wraz z pogłębianiem ubytku.
- Demineralizacja — białe plamki: utrata minerałów szkliwa. Na tym etapie proces bywa odwracalny przy właściwej profilaktyce i fluoryzacji.
- Rozpad szkliwa: pęknięcia pod powierzchnią i ryzyko ukruszenia. Warto nie zwlekać z wizytą, bo zmiana szybko się powiększa.
- Wejście w zębinę: zwiększona wrażliwość i realny ubytek. Najczęściej konieczne jest wypełnienie.
- Zajęcie miazgi: stan zapalny powoduje silny, pulsujący ból. To etap wymagający szybkiej diagnostyki i leczenia kanałowego.
- Ropień: obrzęk, ropa i intensywny ból; ryzyko powikłań ogólnych.
- Utrata zęba: nieodwracalne zniszczenie tkanek i najbardziej kosztowne leczenie.
W praktyce, im wcześniej rozwoju próchnicy zostanie przerwane, tym prostsze i tańsze będzie leczenie.
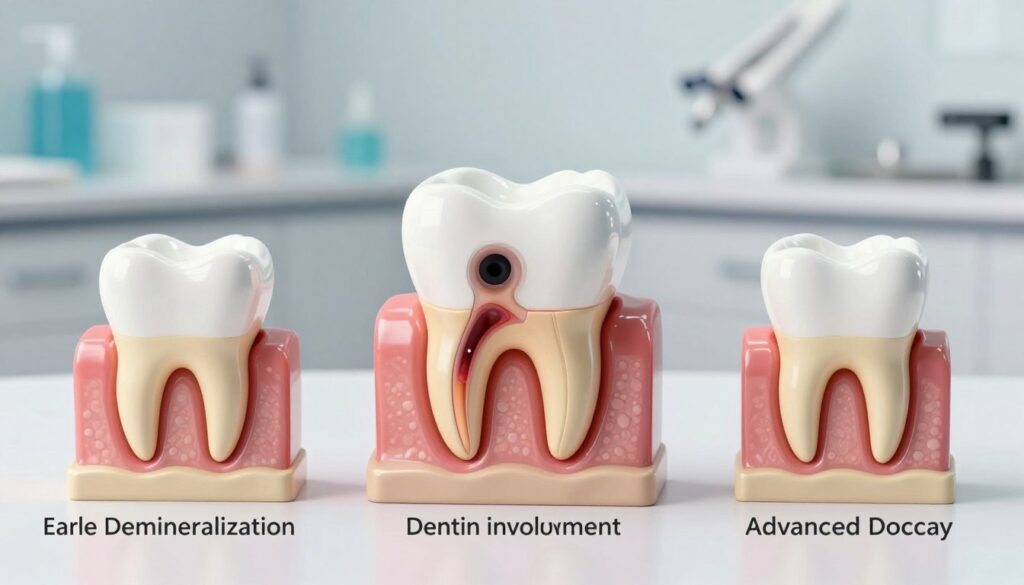
| Etap | Co się dzieje | Jak reagować |
|---|---|---|
| Białe plamki | Demineralizacja szkliwa | Fluoryzacja, poprawa higieny |
| Rozpad szkliwa | Pęknięcia, ubytki powierzchniowe | Wizyta u stomatologa, wypełnienie |
| Zajęcie miazgi i ropień | Zapalenie, ból, obrzęk | Diagnostyka, leczenie kanałowe, drenaż |
Najczęstsze przyczyny próchnicy w Polsce i czynniki ryzyka
W Polsce problem ubytków dotyka dużej części populacji już od najmłodszych lat. Ponad połowa trzyletnich dzieci i prawie 90% piętnastolatków ma zmiany w zębach. Wśród seniorów blisko 40% nie ma własnych zębów.
Główne przyczyny to niedokładna higiena, pomijanie przestrzeni międzyzębowych oraz nieregularne mycie — zamiast myć dwa razy dziennie, wiele osób robi to sporadycznie.
Dieta ma znaczenie: częste przekąski, słodkie napoje i węglowodany obniżają pH w jamie ustnej. To sprzyja większej produkcji kwasów przez bakterie, a przez bakterie szkliwo szybciej traci minerały.
- Pułapki: mycie zębów, a potem słodki napój; nocne podjadanie; lepkie słodycze długo zalegające.
- Używki: palenie przyspiesza degradację tkanek w jamie ustnej.
- Grupy ryzyka: osoby z aparatami ortodontycznymi, odsłoniętymi szyjkami, ograniczonym dostępem do opieki.
| Problem | Wpływ | Co zrobić |
|---|---|---|
| Nieregularne mycie | Więcej płytki | Szczotkowanie dwa razy dziennie |
| Brak nitkowania | Zmiany między zębami | Stosowanie nici i płynów do płukania |
| Brak kontroli | Kamień i ukryte ubytki | Regularne wizyty u stomatologa |
„Profilaktyka to nie tylko szczoteczka — liczy się też nitka, płukanka i systematyczne kontrolne wizyty.”
Jak dentysta rozpoznaje próchnicę i ocenia jej zaawansowanie
Podczas wizyty lekarz łączy wywiad z badaniem klinicznym, by sprawdzić, czy jest próchnica i jak głębokie są zmiany w jamie ustnej.
Diagnostyka obejmuje rozmowę o objawy, ogląd zębów, sondowanie bruzd i badanie przestrzeni międzyzębowych. Często wykonuje się też zdjęcia rentgenowskie, które pokazują ukryte ubytki.
- Co przygotować na wizytę: od kiedy boli, czy ból jest samoistny, co nasila dolegliwość i czy problem dotyczy jednego zęba czy kilku.
- Dentysta ocenia płytkę i kamień, bo kamień utrudnia higienę i zwiększa ryzyko chorób przyzębia.
Ocena zaawansowania polega na określeniu poziomu zajęcia szkliwa, zębiny lub miazgi. To decyduje o wyborze leczenia — od fluoryzacji po leczenie kanałowe.
Priorytety są logiczne: najpierw ząb bolący lub z ryzykiem zapalenia, potem mniejsze ubytki, a na końcu działania profilaktyczne.
Regularne wizyty raz w roku (częściej co 3–6 miesięcy u osób z czynnikami ryzyka) pomagają wychwycić próchnicy zanim pojawi się ból.
Leczenie próchnicy krok po kroku w zależności od etapu
Sposób terapii zmienia się wraz z głębokością ubytku i stanem miazgi. Na wczesnym etapie dentysta może zaproponować remineralizację i fluoryzację, poprawę higieny oraz korektę diety, by zatrzymać proces. To szansa na uniknięcie borowania.
Gdy powstaje widoczny ubytek, standardowy schemat leczenia obejmuje znieczulenie miejscowe, usunięcie zmienionych tkanek, oczyszczenie i wypełnienie — zwykle kompozytem światłoutwardzalnym.
Małe ubytki najczęściej leczy się w 20–60 minut. Po zabiegu może wystąpić przejściowa wrażliwość; stomatolog zaleci delikatne jedzenie i kontrolę, jeśli dyskomfort utrzyma się.
Gdy zmiana dotrze do miazgi, może być wymagane leczenie kanałowe. Zwykle trwa to 2–3 wizyty po 45–90 minut, by oczyścić kanały i szczelnie je wypełnić.
Ropień to sytuacja pilna — leczenie ma wtedy przerwać infekcję, często łącząc drenaż z antybiotykoterapią oraz leczeniem endodontycznym.
| Etap | Leczenie | Czas |
|---|---|---|
| Wczesny (demineralizacja) | Remineralizacja, fluoryzacja | 1 wizyta |
| Ubytek powierzchowny | Borowanie i wypełnienie (kompozyt) | 20–60 min |
| Zajęcie miazgi | Leczenie kanałowe, kontrola | 2–3 wizyty, 45–90 min każda |
Pamiętaj: wypełnienia nie są wieczne — mogą wymagać wymiany po kilku latach. Regularne kontrole pomagają wykryć nieszczelności i przedłużyć żywotność materiałów.
Jak zapobiegać próchnicy, żeby objawy nie wróciły
Zapobieganie nawrotom wymaga prostego planu łączącego higienę domową i opiekę gabinetową.
Po leczeniu skup się na myciu zębów dwa razy dziennie przez 2–3 minuty, ze szczególną dbałością o linię dziąseł i trudno dostępne miejsca. Do tego dołącz nitkowanie oraz stosowanie płynu do płukania, by ograniczyć płytki.
W diecie zmniejsz ilość słodzonych napojów, lepkich słodyczy i podjadania — to ograniczy paliwo dla bakterii i produkcję kwasów. Pij wodę zamiast słodkiego; nawodnienie wspiera ślinę, a ta chroni jamę ustną.
W gabinecie umów regularne wizyty i usuwanie kamienia. To uzupełnienie domowej pielęgnacji i indywidualne zalecenia przy aparatach czy odsłoniętych szyjkach.
Co zrobić dziś: wybierz jedną zmianę (np. nitkowanie wieczorem), umów kontrolę i podczas wizyty dowiedz się więcej o doborze pasty z fluorem i technice szczotkowania. Tak zapobiegniesz nawrotom próchnicy i zadbasz o zdrowie jamy.