Czy jedna plamka może zadecydować o tym, czy potrzebna będzie wizyta u specjalisty?
Według WHO proces od demineralizacji szkliwa do ubytku ciągnie się etapami. Stopień zaawansowania decyduje o metodzie postępowania.
W tym tekście wyjaśnimy, czym jest próchnica i dlaczego odpowiedź na pytanie „próchnica zębów – jak leczyć” zależy od głębokości zmian. Opiszemy drogę od białej plamki do skomplikowanego leczenia endodontycznego.
Wskażemy cele terapii: zatrzymanie demineralizacji, usunięcie zakażonych tkanek, odbudowa funkcji i estetyki oraz zmniejszenie ryzyka nawrotu.
Wyjaśnimy też, co możesz zrobić samodzielnie, a kiedy potrzebna jest szybka interwencja przy bólu, nadwrażliwości lub widocznym ubytku.
Kluczowe wnioski
- Stopień uszkodzenia decyduje o metodzie terapeutycznej.
- Wczesne wykrycie pozwala na metody bezinwazyjne.
- Leczenie ma cztery główne cele: zatrzymać, oczyścić, odbudować, zapobiegać.
- Domowe działania mogą hamować zmiany, ale nie zastąpią diagnostyki.
- Pilna wizyta jest potrzebna przy silnym bólu lub widocznym ubytku.
Czym jest próchnica zębów i dlaczego to choroba cywilizacyjna
Proces prowadzący od odwapnienia szkliwa do ubytku to wieloetapowa reakcja biologiczna i chemiczna. To bakteryjna choroba tkanek, w której zaczyna się od utraty minerałów, a kończy rozpadem twardych struktur i powstaniem ubytku.
Dlaczego nazywamy to chorobą cywilizacyjną? Ponieważ problem ma wymiar masowy i jest ściśle związany ze stylem życia, dietą oraz nawykami higienicznymi. Słodkie przekąski i rzadkie mycie sprzyjają rozwojowi zmian.
Dotyczy praktycznie wszystkich grup wiekowych. U dorosłych trudno znaleźć osoby bez doświadczeń z próchnicą, co pokazuje skalę zjawiska.
To także choroba zakaźna — bakterie łatwo przenoszą się w rodzinie. Dlatego profilaktyka w domu ma duże znaczenie.
„Wczesny etap rozwoju daje najwięcej szans na zatrzymanie procesu bez inwazyjnego leczenia.”
Przewlekłe ogniska w jamie ustnej mogą wpływać na zdrowie ogólne, szczególnie u osób z chorobami serca lub obniżoną odpornością. Kluczowe jest wczesne wykrycie i odpowiednia profilaktyka.
Jak powstaje próchnica w jamie ustnej: bakterie, cukry i kwasy
To zaczyna się od płytki nazębnej — miękkiej warstwy, która osadza się na powierzchni zębów.
Bakterie w tej płytce metabolizują cukry i wytwarzają kwasy. Spadek pH prowadzi do demineralizacji szkliwa. W efekcie powstają białe plamy, czyli pierwszy sygnał uszkodzenia.
Częstotliwość spożywania słodyczy ma znaczenie równie duże co ich ilość. Każde podjadanie tworzy kolejne „okno” dla działania kwasów i przedłuża okres, w którym szkliwo nie ma czasu się zregenerować.
Ślina odgrywa ważną rolę w obronie — oczyszcza, buforuje pH i dostarcza wapń oraz fosforany potrzebne do remineralizacji.
Gdy bariera szkliwa pęknie, proces w zębinie przyspiesza i ubytek może szybko się powiększyć. Dlatego interwencja we wczesnej fazie daje największą szansę na zatrzymanie rozwoju.
Proste kroki w domu znacząco ograniczają warunki do rozwoju bakterii: regularne mycie, użycie nici, ograniczenie słodzonych napojów oraz picie wody po posiłku.
| Etap | Co się dzieje | Co zrobić |
|---|---|---|
| Płytka nazębna | Bakterie gromadzą się na powierzchni | Codzienna higiena, nić, płukanie |
| Produkcja kwasów | Bakterie metabolizują cukry → obniżenie pH | Ograniczyć przekąski, pić wodę |
| Demineralizacja | Powstają białe plamy; szkliwo osłabione | Fluorki, wizyta kontrolna, remineralizacja |
Kto jest najbardziej narażony: dzieci, młodzież i dorośli w Polsce
W Polsce problem zaczyna się bardzo wcześnie i narasta z wiekiem.
Na liczbach: ponad 60% 3-latków, 70% 6-latków, 80% 12-latków oraz około 90% 18-latków i dorosłych ma zmiany w jamie ustnej. Największy wzrost obserwuje się między 2. a 3. rokiem życia.
Dzieci są szczególnie narażone. Nowo wyrżnięte zęby mają cienkie szkliwo, a maluchy często mają problemy z dokładnym szczotkowaniem.
Do 8. roku życia to opiekun powinien realnie domywać zęby dziecka. Motoryka samodzielnego szczotkowania zwykle nie wystarcza.
Młodzież ma inne ryzyka: częste podjadanie, napoje słodzone i nieregularna higiena. U dorosłych problem nasilają stare wypełnienia, spadek produkcji śliny oraz choroby przewlekłe.
Podatność jest indywidualna — jakość tkanek, predyspozycje genetyczne i suchość jamy mogą zmieniać obraz próchnicy nawet u podobnych dietetycznie osób.
- Rozważ częstsze kontrole niż co 6 miesięcy przy nawracającej próchnicy, kserostomii lub licznych wypełnieniach.
- Opiekunowie powinni aktywnie uczestniczyć w higienie do około 8. roku życia.
Objawy próchnicy, które łatwo przeoczyć
Cichy postęp demineralizacji potrafi minąć bez wyraźnych dolegliwości. Wczesna faza często nie daje bólu, a jedynym znakiem są białe plamki na szkliwie.
Białe plamy to sygnał odwapnienia. Jeśli zmiana brązowieje, pacjent zwykle zgłasza się dopiero wtedy.
Brunatne przebarwienia warto odróżnić od osadów po kawie lub tytoniu. Samodzielne zgadywanie rzadko pomaga — kontrola stomatologiczna rozstrzyga wątpliwości.
Nadwrażliwość na słodkie lub zmiany temperatury często pojawia się, gdy proces sięga zębiny. To sygnał, że problem jest głębszy niż powierzchowne odwapnienie.
Gdy pojawia się ból zęba, może to oznaczać zajęcie zębiny lub miazgi. W takiej sytuacji konieczna jest szybka diagnostyka, często z użyciem RTG.
Nieprzyjemny zapach z ust może świadczyć o aktywności bakterii i zaleganiu resztek w ubytku lub pod nieszczelnym wypełnieniem. To objaw, którego nie warto ignorować.
Krótka zasada: brak bólu nie wyklucza problemu; przy zmianach widocznych lub utrzymującej się nadwrażliwości warto umówić wizytę.
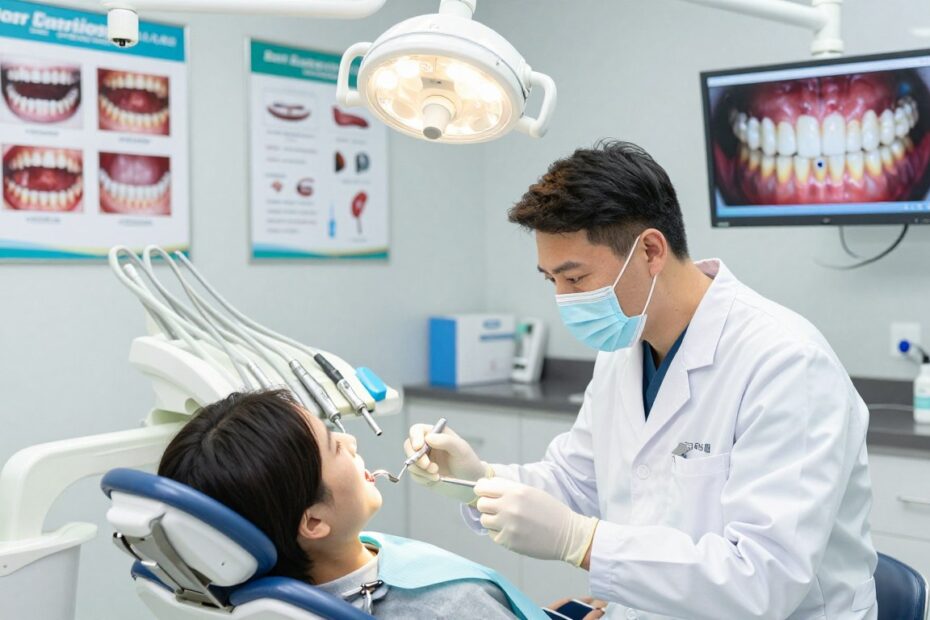
Etapy rozwoju próchnicy i co oznaczają dla leczenia
Proces można podzielić na cztery czytelne etapy, które wyznaczają decyzje kliniczne.
I — białe plamy: to początek rozwoju. Zmiana jest powierzchowna, bez ubytku. W wielu przypadkach wystarczy intensywna profilaktyka i zabiegi wzmacniające szkliwa.
II — demineralizacja i chropowatość: szkliwo traci strukturę i powierzchnia robi się matowa. Jeśli nie ma pełnego ubytku, nadal można zastosować metody bezinwazyjne.
III — rozpad zębiny: proces przebił szkliwo i pojawiają się pierwsze dolegliwości. Wtedy leczenie zachowawcze z wypełnieniem staje się konieczne, by zatrzymać rozwój zmiany.
IV — zapalenie miazgi: bakterie docierają do kanałów. W tym przypadku zwykle konieczne jest leczenie kanałowe, a czasem ekstrakcja, gdy ząb nie nadaje się do odbudowy.
Diagnostyka ma kluczowe znaczenie — zmiany pod istniejącym wypełnieniem mogą być niewidoczne i wymagają zdjęcia RTG. Na jego podstawie podejmuje się decyzję: obserwacja, zabieg bezinwazyjny, wypełnienie, endodoncja lub ekstrakcja.
„Wczesne wykrycie daje największe szanse na zachowanie zęba i prostsze leczenie.”
- Etapy I–II: profilaktyka i remineralizacja.
- Etap III: wypełnienie i usunięcie zakażonej zębiny.
- Etap IV: endodoncja lub usunięcie zęba.
Próchnica zębów – jak leczyć na najwcześniejszym etapie bez borowania
Gdy uszkodzenie ogranicza się do szkliwa, istnieją metody, które nie wymagają borowania. Warto pamiętać o frazie próchnica zębów – jak leczyć tylko raz tutaj, by zachować jasność przekazu.
Remineralizacja i fluoryzacja to podstawowe zabiegi gabinetowe. Stomatolog stosuje lakiery i żele z fluorem, które wzmacniają szkliwo i zatrzymują proces odwapnienia.
Metoda Icon to inna opcja dla widocznych odwapnień, zwłaszcza na zębach przednich. Specjalna żywica penetruje porowate szkliwo i blokuje progresję bez wiercenia.
Ozonoterapia działa bakteriobójczo przy zmianach powierzchownych. Jej zastosowanie wymaga kwalifikacji przez stomatologa i ocenę, czy nie ma ubytku.
- Popraw technikę szczotkowania i używaj pasty z fluorem.
- Ogranicz cukry i zwiększ higiena jamy codziennie.
- Umów kontrolne wizyty, bo okno na działanie bezinwazyjne jest krótkie.
| Metoda | Zakres działania | Zalety | Kiedy wybrać |
|---|---|---|---|
| Remineralizacja | Wzmacnia szkliwo | Bez bólu, szybka aplikacja | Gdy brak ubytku, widoczne plamy |
| Icon (infiltracja) | Wypełnia porowate szkliwo | Estetyczne, trwałe zahamowanie progresji | Odwapnienia na przednich powierzchniach |
| Ozonoterapia | Redukcja bakterii na powierzchni | Antyseptyczne działanie, bezinwazyjne | Powierzchowne zmiany kwalifikowane przez lekarza |
| Domowe działania | Profilaktyka i utrzymanie efektów | Niskokosztowe, codzienne korzyści | Stała kontrola higieny i diety |
Gdy pojawia się „dziurka”: leczenie zachowawcze i odbudowa ubytku
Pojawienie się ubytku oznacza, że profilaktyka już nie wystarcza. Trzeba usunąć zakażoną tkankę, bo próchnica w zębinie postępuje szybciej niż w szkliwie.
Standardowy przebieg leczenia trwa zwykle krótko, ale ma kilka etapów.
- Diagnostyka: badanie kliniczne i zdjęcie, by ocenić głębokość zmiany.
- Opracowanie ubytku: usunięcie chorej zębiny i oczyszczenie ogniska.
- Izolacja i osuszenie pola zabiegowego, by zapewnić szczelność wypełnienia.
- Odbudowa materiałem oraz korekta zgryzu i kontrola trwałości.
Materiały różnią się zakresem zastosowań. Kompozyty dają najlepszy efekt estetyczny. Glasjonomery uwalniają fluor i pomagają przy wysokim ryzyku próchnicy wtórnej. Przy większych ubytkach wybiera się inlay/onlay ceramiczne — trwałe i odporne na ścieranie.
| Materiał | Zalety | Wady | Gdy użyć |
|---|---|---|---|
| Kompozyt światłoutwardzalny | Estetyka, adhezja do struktury | Wymaga izolacji, wrażliwość przy dużych ubytkach | Fronty i małe ubytki |
| Glasjonomer | Uwalnia fluor, prosty w użyciu | Mniejsza wytrzymałość mechaniczna | Wysokie ryzyko próchnicy wtórnej, ubytki szyjkowe |
| Inlay/Onlay ceramiczny | Trwałość, estetyka, odbudowa większych ubytków | Wyższy koszt, konieczność dwóch wizyt | Rozległe ubytki o dużym obciążeniu |
Szczelność wypełnienia jest kluczowa. Nieszczelny brzeg zatrzymuje płytkę nazębną i umożliwia rozwój bakterii, co prowadzi do próchnicy wtórnej.
Po zabiegu możliwa jest krótkotrwała nadwrażliwość. Jeśli objawy nie ustępują, umów kontrolę. W wybranych gabinetach dostępne jest także laserowe usuwanie zmian — przydatne dla osób z dentofobią, choć wskazania zależą od lokalizacji i głębokości ubytku.
Gdy próchnica dociera do miazgi: leczenie kanałowe i dalsza odbudowa zęba
Silny, samoistny ból i przedłużająca się nadwrażliwość mogą sugerować, że zmiana doszła do miazgi. W takiej sytuacji leczenie kanałowe często staje się konieczne.
Celem procedury jest usunięcie zakażonej miazgi i zabezpieczenie wnętrza zęba, by bakterie nie mogły na nowo skolonizować kanałów. Nowoczesne narzędzia i mikroskop zwiększają skuteczność zabiegu.
- Diagnostyka: badanie kliniczne i zdjęcie radiologiczne.
- Izolacja pola i opracowanie kanałów mechanicznie.
- Płukanie środkami antyseptycznymi i wypełnienie kanałów.
- Kontrola radiologiczna oraz plan odbudowy korony.
Po zakończeniu podejmuje się decyzję o odbudowie zęba. Przy niewielkiej utracie tkanek wystarczy wypełnienie bezpośrednie.
Gdy ubytek jest duży, stosuje się wkłady koronowo-korzeniowe i koronę. To ogranicza ryzyko złamania i przywraca funkcję zęba.
Szybka reakcja i współpraca ze stomatologiem skracają czas terapii i zmniejszają ryzyko powikłań, takich jak ropień czy przetoka.
Po leczeniu kluczowe są codzienne działania profilaktyczne: higiena, dieta i regularne kontrole. Wyleczenie jednego zęba nie likwiduje przyczyn próchnicy w całej jamie ustnej.
| Opcja odbudowy | Zalety | Kiedy stosować |
|---|---|---|
| Wypełnienie bezpośrednie | Szybkie, ekonomiczne | Mała utrata tkanek |
| Wkład koronowo-korzeniowy | Stabilizacja i wytrzymałość | Brak dużej korony, utrata struktury |
| Korona protetyczna | Pełna odbudowa funkcji i estetyki | Rozległe zniszczenie korony zęba |
Ekstrakcja jako ostateczność: kiedy zęba nie da się już uratować
Ekstrakcja bywa konieczna, gdy ząb nie daje się już odbudować bez ryzyka powikłań. Najczęściej dotyczy to sytuacji, gdy próchnica zniszczyła koronkę, wystąpiło pęknięcie lub utrzymujące się zakażenie nie odpowiada na leczenie endodontyczne.
Czekanie „aż przestanie boleć” może być niebezpieczne. Stan zapalny może przekształcić się w ropień lub przetokę i rozszerzyć się poza jamie ustnej, zagrażając ogólnemu zdrowiu osób z chorobami przewlekłymi.
Decyzja w gabinecie opiera się na badaniu klinicznym, zdjęciu RTG i ocenie rokowania endodontyczno‑protetycznego. Lekarz rozważa alternatywy: reendo, odbudowę z wkładem lub ekstrakcję.
Po usunięciu planuje się odbudowę brakującego zęba — implant, most lub protezę — aby zachować zgryz i chronić sąsiednie zęby przed przesunięciem.
Profilaktyka po zabiegu jest kluczowa: ekstrakcja nie usuwa przyczyn próchnicy. Dalsze działania obejmują poprawę higieny, zmianę nawyków żywieniowych i regularne kontrole.
- Skonsultuj się pilnie przy obrzęku, gorączce lub narastającym bólu.
- Szukaj pomocy, gdy trudno otworzyć usta lub gdy pojawia się ropień.
| Gdy | Dlaczego rozważyć ekstrakcję | Możliwe alternatywy |
|---|---|---|
| Zbyt duże zniszczenie | Brak szczelnej odbudowy | Wkład + korona (jeśli możliwe) |
| Nawracające zakażenie | Niskie rokowanie endo | Reendo lub ekstrakcja |
| Pęknięcie korzenia | Ryzyko złamania i bólu | Usunięcie i odbudowa protetyczna |
Rodzaje próchnicy ważne w praktyce: wczesna, butelkowa, kwitnąca, wtórna
W praktyce spotykamy kilka postaci próchnicy, które różnią się przyczynami i tempem postępu.
Wczesna u najmłodszych dotyczy zwykle szyjek i nowych powierzchni. U dzieci postęp bywa szybki, bo szkliwo świeżo wyrżnięte jest cieńsze, a higiena zależy od opiekuna.
Butelkowa wynika z długiego kontaktu z płynami zawierającymi cukry. Powstaje przy karmieniu na leżąco lub braku mycia po posiłku.
Kwitnąca to forma gwałtowna. Pojawia się przy częstym podjadaniu i suchości jamy ustnej. Może szybko uszkodzić korony zębów.
Wtórna rozwija się wokół lub pod starymi wypełnieniami. Często przebiega bezobjawowo i wymaga zdjęcia RTG do wykrycia.
Rozpoznanie zmienia plan terapii i profilaktyki. U małych pacjentów priorytetem jest edukacja opiekunów i ochrona szkliwa.
U dorosłych z licznymi wypełnieniami większy nacisk kładzie się na kontrolę brzegów i diagnostykę radiologiczną.
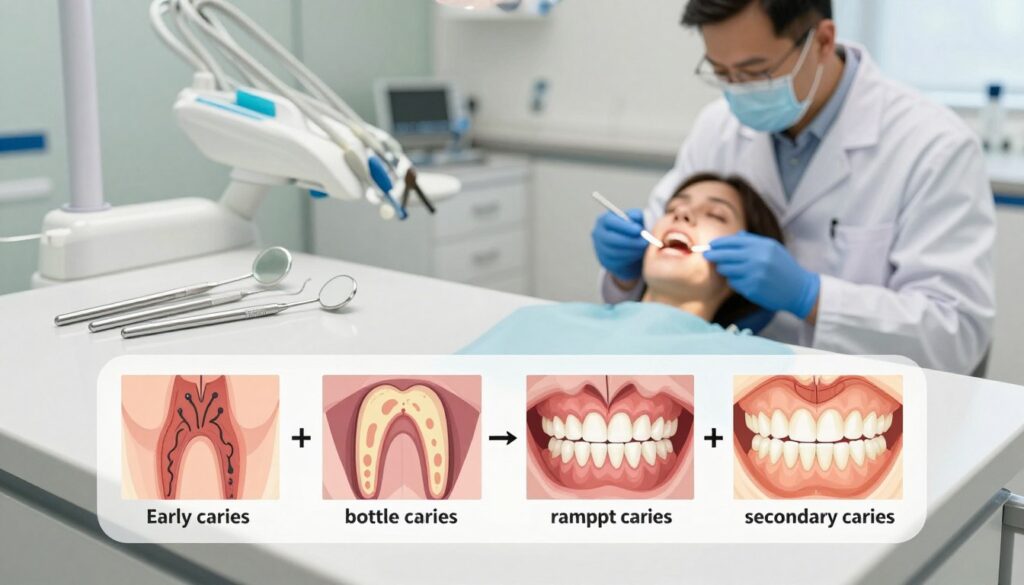
| Typ | Główna cecha | Typowy pacjent | Profilaktyka/diagnostyka |
|---|---|---|---|
| Wczesna | Szybkie odwapnienie szyjek | Niemowlęta i małe dzieci | Fluoryzacja, nadzór opiekuna |
| Butelkowa | Kontakt z lepkiemi słodzonymi płynami | Karmienie butelką nocą | Mycie po karmieniu, ograniczyć napoje słodzone |
| Kwitnąca | Błyskawiczny postęp | Osoby z suchą jamą ustną lub wysokim spożyciem cukru | Redukcja cukrów, zwiększyć przepływ śliny |
| Wtórna | Pod lub wokół wypełnień | Dorośli z licznymi wypełnieniami | Kontrole, zdjęcia RTG, wymiana wypełnień |
Dlaczego próchnica „wraca”: najczęstsze przyczyny nawrotów po leczeniu
Nawroty często wynikają z powrotu do starych nawyków. Po zabiegu problem może wydawać się rozwiązany, ale jeśli środowisko w jamie ustnej nadal sprzyja rozwojowi bakterii, zmiana szybko się odnawia.
Głównym rezerwuarem są biofilm i płytka nazębna. Niedokładne mycie zębów i brak nitkowania zostawiają „nisze”, gdzie bakterie się namnażają.
Dieta ma ogromne znaczenie: częste przekąski i słodkie napoje zapewniają cukry, a to powoduje częste spadki pH i przyspiesza rozwój próchnicy.
Równie istotne są czynniki techniczne: nieszczelne lub zużyte wypełnienia, mikropęknięcia szkliwa i trudno dostępne bruzdy ułatwiają próchnicy powrót.
Checklist po leczeniu — działania, które zmniejszają ryzyko nawrotu:
- Regularna higiena jamy ustnej: prawidłowe mycie zębów i nitkowanie.
- Korekta diety: ograniczanie cukrów i częstych przekąsek.
- Dobór pasty z fluorem oraz stosowanie zaleconych preparatów.
- Kontrole u stomatologa i szybka wymiana nieszczelnych wypełnień.
- Codzienne, świadome działania — to najlepsza profilaktyka nawrotów.
Higiena jamy ustnej po leczeniu: rutyna, która realnie zmniejsza ryzyko próchnicy
Po zabiegu domowa rutyna ma większe znaczenie niż myślisz — to ona decyduje o trwałości efektu.
Stwórz prosty nawyk: mycie zębów co najmniej 2 razy dziennie po 2 minuty pastą z fluorem. Skoncentruj się na wszystkich powierzchniach i nie śpiesz się.
Nitkowanie lub oczyszczanie przestrzeni międzyzębowych jest krytyczne. Tam zalega płytka i często zaczyna się nowy ubytek styczny.
Wybierz szczoteczkę z miękkim włosiem. Wymieniaj ją co około 3 miesiące, bo zużyte włosie gorzej czyści. Rozważ szczoteczkę elektryczną — badania pokazują redukcję płytki ~11% po 1–3 miesiącach i ~21% po 3 miesiącach regularnego używania.
Kontrola jakości to proste triki: barwienie płytki raz na jakiś czas, ustawienie timera i dzielenie jamy ustnej na cztery ćwiartki, by nic nie pominąć.
„Systematyczna pielęgnacja po leczeniu to najlepsza inwestycja w długotrwały efekt.”
Wizyty kontrolne i profesjonalna higienizacja raz w roku (lub częściej według wskazań) uzupełniają domową rutynę. Domowe czynności nie usuną wszystkiego — dlatego współpraca ze specjalistą ma sens.
| Element rutyny | Co robić | Dlaczego |
|---|---|---|
| Szczotkowanie | 2x/d, 2 minuty, pasta z fluorem | Usuwa płytkę i wzmacnia szkliwo |
| Nitkowanie | Raz dziennie, przestrzenie międzyzębowe | Zapobiega próchnicy stycznej |
| Wymiana szczoteczki | Co ~3 miesiące | Świeże włosie czyści skuteczniej |
| Kontrole | Higienizacja + wizyta kontrolna raz w roku | Usunięcie kamienia i ocena szczelności wypełnień |
Jak dobrać pastę i płyn do płukania przy skłonności do próchnicy
Wybór pasty i płynu wpływa bezpośrednio na ochronę szkliwa i codzienny komfort.
Czytaj etykiety: szukaj informacji o substancjach ściernych (dla skutecznego mechanicznego oczyszczania) i o środkach pieniących. Najważniejszy składnik przeciwpróchnicowy to fluor — efekty widoczne przy stężeniu minimum 1000 ppm przy stosowaniu dwa razy dziennie.
Ksylitol i sorbitol obniżają produkcję kwasów przez bakterii i pomagają utrzymać wyższe pH w jamie ustnej. To przydatne wsparcie przy częstej ekspozycji na cukry.
Antyseptyki w paście lub płukance (chlorheksydyna, CPC) ograniczają florę bakteryjną, ale stosujemy je krótkoterminowo według zaleceń. Preferuj płukanki bez alkoholu — są łagodniejsze dla śluzówek.
Płukanka z fluorem sprawdzi się jako uzupełnienie ochrony szkliwa, zwłaszcza w trudno dostępnych miejscach. Nie zastępuje jednak szczotkowania ani nitkowania.
Praktyczne scenariusze: przy nawracającej próchnicy wybierz pastę z wyższym fluorem i dodatkiem ksyli-tolu; przy stanach zapalnych dziąseł — płukankę z chlorheksydyną zgodnie z wytycznymi; przy nadwrażliwości wybierz pastę desensytyzującą z fluorem.
„Dobrze dobrany produkt to uzupełnienie wizyt kontrolnych i codziennej pielęgnacji.”
Szczególne sytuacje: suchość jamy ustnej, leki, ciąża i ryzyko powikłań
Niedostateczna produkcja śliny zaburza naturalne mechanizmy obronne w jamie ustnej. Mniej śliny to słabsze buforowanie kwasów i gorsza remineralizacja.
Kserostomia działa jak „cichy wzmacniacz” próchnicy — zmienia warunki mikrośrodowiska i ułatwia rozwój bakterii.
- Typowe przyczyny spadku śliny: leki (przeciwdepresyjne, niektóre antyhistaminy), radioterapia, choroby ślinianek, stres i okres menopauzalny.
- Osoby z cukrzycą lub innymi chorobami ogólnoustrojowymi wymagają intensywniejszej profilaktyki i częstszych kontroli.
Aby łagodzić objawy, warto stosować preparaty ślinozastępcze, pić wodę często, żuć bezcukrową gumę z ksylitolem oraz zwiększyć częstotliwość wizyt kontrolnych.
W ciąży opieka nad jamą ustną ma dodatkowe znaczenie. Redukcja drobnoustrojów u matki zmniejsza ryzyko przeniesienia na dziecko.
„Zaawansowane stany zapalne przyzębia wiążą się ze zwiększonym ryzykiem porodu przedwczesnego — około 3x, a w poważniejszych przypadkach nawet >7x.”
Nie zwlekaj z pomocą, jeśli pojawia się szybkie pogorszenie stanu, nowe ubytki, nasilona suchość lub nawracające stany zapalne. W takich sytuacjach konsultacja ze stomatologiem i lekarzem pierwszego kontaktu jest konieczna.
| Problem | Dlaczego to ryzyko | Praktyczne działania |
|---|---|---|
| Kserostomia | Mniej śliny → słabsza remineralizacja, niższe pH | Preparaty ślinozastępcze, nawadnianie, ksylitol |
| Leki i radioterapia | Zmniejszona produkcja śliny i zaburzenia mikroflory | Omówić zamienniki z lekarzem, częstsze kontrole |
| Ciąża i choroby przyzębia | Wpływ na mikroflorę matki i ryzyko porodu przedwczesnego | Profilaktyka, leczenie stanów zapalnych, monitorowanie |
Jak utrzymać efekty leczenia i chronić zęby na lata
Najlepsza strategia to połączenie diety, higieny i regularnych kontroli.
Plan na lata: ograniczanie cukrów i słodzonych napojów, picie wody między posiłkami, przerwy między przekąskami oraz systematyczne mycie zębów. To proste zmiany, które zmniejszają ryzyko próchnicy zębów.
Zaplanuj wizyty u stomatologa co 6 miesięcy lub częściej przy wysokim ryzyku. Po wielu wypełnieniach monitoruj szczelność, wykonuj RTG według wskazań i naprawiaj nieszczelności szybko, by ograniczyć próchnicy wtórnej.
Sygnały, by zgłosić się wcześniej: nowa nadwrażliwość, pojawiające się plamy, widoczny ubytek, nieprzyjemny zapach lub ból przy nagryzaniu.