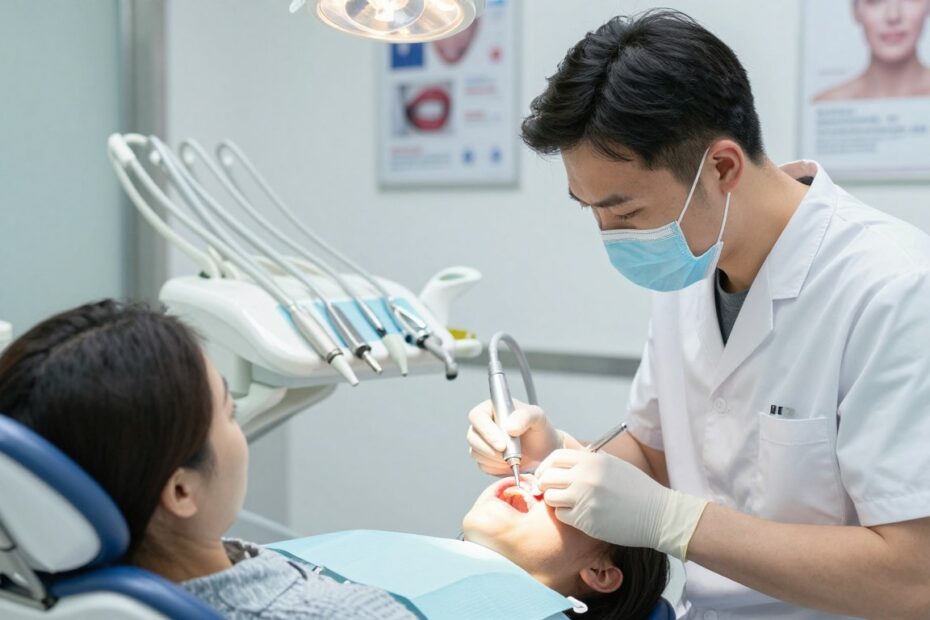
Czy rzeczywiście „wypalanie” to najlepsze rozwiązanie dla problemów z przyzębiem?
Termin „wypalanie” bywa potoczny i pacjenci często mają na myśli zabiegi wykonywane laserem lub nożem elektrochirurgicznym. W praktyce stomatologicznie częściej mówi się o wycięciu lub opracowaniu tkanek.
Cel takiego zabiegu to poprawa warunków w jamie ustnej, zmniejszenie stanu zapalnego i ułatwienie higieny. Procedura wspiera też leczenie przyczynowe przy problemach z zębami lub przyzębiem.
To nie jest domowa metoda. Zabieg wykonuje stomatologia po badaniu i ocenie ryzyka. Współczesne techniki zapewniają znieczulenie i kontrolę komfortu pacjenta.
W artykule omówimy wskazania, diagnozę, przygotowanie, przebieg, gojenie i profilaktykę. W niektórych przypadkach konieczne będzie inne leczenie, np. związane z ósemkami lub przewlekłymi chorobami przyzębia.
Najważniejsze w skrócie
- Termin potoczny vs. medyczne opracowanie tkanek.
- Główny cel: poprawa zdrowia jamy ustnej i higieny.
- Zabieg wykonywany przez stomatologa, nie w domu.
- Stosowane są znieczulenie i metody kontroli komfortu.
- Alternatywy: leczenie zęba lub choroby przyzębia zamiast ingerencji w tkanki.
Czym pacjenci nazywają „wypalaniem dziąseł” i dlaczego to pojęcie bywa mylące
Termin ten często łączy kilka różnych procedur, choć w praktyce opisuje bardziej precyzyjne działania lekarza.
Pacjenci używają określeń takich jak „przypalanie”, „wypalanie”, „usuwanie narośli” czy „wycinanie kaptura”. W rzeczywistości chodzi o korektę tkanek wykonaną laserem lub nożem elektrochirurgicznym. Zabieg ma na celu dokładne opracowanie, nie bezładne spalanie.
Dlaczego to myli? Określenie obejmuje różne procedury — od korekty kształtu po leczenie stanów zapalnych — oraz różne narzędzia. Podobne objawy mogą wynikać z różnych przyczyn.
Kluczowe jest rozpoznanie źródła problemu, np. zapalenia przyzębia lub komplikacji przy ósemce. Powiedz lekarzowi o bólu, krwawieniu, obrzęku, nieświeżym oddechu i trudnościach z higieną.
Czego nie robić samodzielnie: nie próbuj przypalania preparatami domowymi — diagnostyka i decyzja o zabiegu należą do stomatologa.
Najczęstsze wskazania do zabiegu w jamie ustnej
Gdy w trudno dostępnych miejscach zalegają resztki i pojawiają się objawy zapalenia, stomatolog może zaproponować interwencję.
Typowe wskazania obejmują przewlekłe podrażnienie, nawracający stan zapalny oraz trudności z oczyszczaniem okolicy zęba. Do listy należą także problemy anatomiczne, np. częściowe wyrzynanie trzonowców.
Objawy, które zwykle skłaniają do konsultacji, to ból, obrzęk, krwawienie, uczucie „klapki” oraz nieprzyjemny zapach. Takie symptomy wskazują, że potrzebne jest dokładne badanie.
Wiele wskazań wynika z przyczyny: infekcja, kieszonki przyzębne lub nadmiar tkanek. Dlatego samo działanie miejscowe nie zastępuje leczenia przyczynowego ani profesjonalnej higienizacji.
- Stomatolog kwalifikuje do zabiegu po badaniu klinicznym.
- W przypadku ostrej infekcji najpierw rozpoczyna się leczenia farmakologiczne, a dopiero potem zabieg.
Wypalanie dziąseł w przypadku kaptura dziąsłowego przy ósemkach
Kaptur dziąsłowy to fałda tkanki pokrywająca częściowo wyrzynający się ząb mądrości. Najczęściej dotyczy dolnych zębów, gdzie brak miejsca utrudnia pełne wyrznięcie.
Pod takim kapturem powstaje kieszonka, w której gromadzą się resztki pokarmu i bakterie. To powoduje nawracające stany zapalne — problem dotyczy około 50% pacjentów z dolnymi ósemkami.
Typowe dolegliwości to ból w okolicy zęba, obrzęk, szczękościsk oraz trudności w połykaniu i mowie. W zaawansowanych przypadkach może pojawić się ropień i nieświeży oddech.
Co robi stomatolog? Często zabieg polega na usunięciu lub wycięciu kaptura, by odsłonić koronę zęba. Pacjenci mogą mylić to z „wypalaniem dziąseł”, bo efekt to usunięcie problematycznej tkanki.
- Korzyści: lepsze oczyszczanie, mniejsze ryzyko nawrotów zapalenia, ułatwione prawidłowe wyrzynanie i ustawienie zębów.
- Ryzyka zaniedbania: przewlekłe zapalenia, próchnica wokół zęba mądrości, możliwość ropnia.
W przypadku nasilonych objawów warto zgłosić się do stomatologa — szybsza interwencja zmniejsza komplikacje.
Jak stomatolog rozpoznaje, że zabieg może być potrzebny
Decyzję o interwencji podejmuje się na podstawie badania klinicznego i obrazowania.
W gabinecie pierwszy krok to wywiad. Dentysta pyta o ból, częstotliwość nawrotów, przyjmowane leki i czas trwania dolegliwości.
Następuje badanie jamy ustnej. Lekarz ocenia okolicę zęba pod kątem obecności kaptura, zaczerwienienia, obrzęku, wysięku i kieszonek. Sprawdza też, czy pacjent ma utrudniony dostęp do higieny.
Gdy sytuacja tego wymaga, zleca zdjęcie RTG lub pantomogram. Obrazowanie pomaga ocenić położenie zęba mądrości i relacje z sąsiednimi strukturami.
Dentysta rozróżnia problem miejscowy od szerszego procesu przyzębia. To decyduje o strategii leczenia — miejscowa korekta kontra kompleksowe leczenie przyczynowe.
- Komunikacja planu: lekarz tłumaczy cel zabiegu, alternatywy i przebieg gojenia.
- Etapowa decyzja: najpierw opanowanie stanu zapalnego, potem ewentualna interwencja.
Jak wygląda przygotowanie pacjenta do zabiegu
Wizyta przygotowawcza ma na celu zmniejszenie ryzyka i zapewnienie bezpieczeństwa pacjenta.
Przed zabiegiem dentysta prosi pacjenta o zgłoszenie istotnych informacji: listy aktualnych leków, chorób przewlekłych, alergii, skłonności do krwawień oraz wcześniejszych powikłań po zabiegach.
Ocena pola zabiegowego w jamy ustnej obejmuje kontrolę higieny. Lekarz może zalecić profesjonalną higienizację lub korektę codziennej pielęgnacji, by zmniejszyć ryzyko infekcji.
Gdy występuje zapalenie, celem jest najpierw wyciszenie infekcji. Czasem konieczna jest antybiotykoterapia przed procedurą, by poprawić komfort i zmniejszyć powikłania.
Praktyczne wskazówki przed wizytą: zjedz lekki posiłek, bądź punktualny i zaplanuj czas na odpoczynek po zabiegach. Zabierz ze sobą aktualne skierowania, wyniki badań lub RTG, jeśli je posiadasz.
| Co zgłosić | Dlaczego to ważne | Efekt przygotowania |
|---|---|---|
| Leki i alergie | Wpływ na krwawienie i znieczulenie | Bezpieczniejsze prowadzenie zabiegu |
| Choroby przewlekłe | Ocena ryzyka ogólnego | Dostosowanie procedury |
| RTG/skierowania | Lepsza ocena pozycji zęba i struktur | Precyzyjny plan działania |

Główny cel przygotowania to bezpieczne przeprowadzenie zabiegu i szybsze gojenie. Dobre przygotowanie zmniejsza ból, skraca czas powrotu do normy i ogranicza ryzyko powikłań.
Znieczulenie i komfort podczas zabiegu
Przed zabiegiem lekarz szczegółowo omawia, jak będzie przebiegać znieczulenie i czego pacjent może się spodziewać.
Zwykle stosowane jest znieczulenie miejscowe. Dzięki temu procedura jest bezbolesna. Pacjent odczuwa dotyk i ucisk, a ból jest wyeliminowany. Przy wkłuciu może wystąpić krótki dyskomfort.
W gabinetach dostępna bywa też sedacja wziewna, czyli popularny „gaz rozweselający”. Podawana jest maseczką. Daje uczucie rozluźnienia i zmniejsza lęk. Zabieg trwa zwykle kilka minut, a efekt mija szybko po zakończeniu.
Decyzja o sedacji zależy od oceny lekarza i możliwości gabinetu. Pacjent powinien zapytać o dostępność i przeciwwskazania przed wizytą.
- Co pacjent może zrobić dla komfortu: ustalić sygnał „stop”, zgłaszać ból i prosić o przerwy.
- Praktyczne porady: przyjść wypoczętym, poinformować o lekach i chorobach, mieć kogoś do odwozu, jeśli planowana jest sedacja.
Nowoczesna stomatologia stawia na bezpieczeństwo i minimalizację stresu. Jasna komunikacja i proste porady poprawiają komfort pacjenta i skracają czas rekonwalescencji.
Przebieg zabiegu krok po kroku w gabinecie stomatologicznym
Każda procedura w gabinecie rozpoczyna się od omówienia celu i wybranej metody pracy na tkanach.
- Krok 1 – kontrola wskazań i zgody: lekarz przypomina plan, omawia użycie lasera lub elektrochirurgii i informuje o możliwych odczuciach.
- Krok 2 – znieczulenie miejscowe: podaje się znieczulenie i sprawdza jego skuteczność przed pracą na tkanek.
- Krok 3 – opracowanie pola: precyzyjne usunięcie fragmentu dziąsło, np. kaptura, z kontrolą krwawienia i zachowaniem struktur sąsiednich.
- Krok 4 – oczyszczenie okolicy: usunięcie resztek, płukanie i ocena, czy odsłonięcie zęba pozwala na prawidłową higienę.
- Krok 5 – zabezpieczenie pola: decyzja o opatrunku, podaniu leków przeciwbólowych i krótkie instrukcje dotyczące pielęgnacji.
- Krok 6 – instruktaż po zabiegu: zalecenia dotyczące diety, mycia, unikania obciążeń oraz terminu wizyty kontrolnej.
W gabinecie dba się o komfort i bezpieczeństwo. Dokładne wyjaśnienie kolejnych kroków zmniejsza stres i przyspiesza gojenie.
Laser a nóż elektrochirurgiczny – różnice, które warto omówić z dentystą
Laser i nóż elektrochirurgiczny osiągają podobny cel kliniczny, lecz działają inaczej i dają różne efekty gojenia.
Elektrochirurgia wykorzystuje prąd o wysokiej częstotliwości do cięcia tkanek. Zabieg często daje dobrą kontrolę krwawienia i szybkie wykonanie. To rozwiązanie sprawdza się przy ograniczonych zmianach i tam, gdzie ważna jest hemostaza.
Laser tnie i odparowuje tkanki z mniejszym urazem mechanicznym. Może zmniejszać ból po zabiegu i przyspieszać gojenie. Zaletą bywa też mniejsze obrzęki oraz precyzja przy cienkich fragmentach.
Co zapytać dentysty przed zabiegiem? Dopytaj o przewidywany czas zabiegu, możliwe krwawienie, tempo gojenia, koszt i dostępność metody w gabinecie.
Wybór metody zależy od wskazań, anatomii, rozległości zmian oraz doświadczenia lekarza. Precyzja i kwalifikacja klinicysty są ważniejsze niż nazwa narzędzia.
- Metoda to narzędzie — wynik zależy też od planu długofalowego.
- Przy nawrotach problemu sama technika cięcia nie wystarczy.
Co pacjent może odczuwać po zabiegu i ile trwa gojenie
Tuż po procedurze często pojawia się tkliwość i lekki obrzęk w leczonym obszarze.
Typowe objawy po zabiegu to miejscowa tkliwość, delikatne krwawienie przy szczotkowaniu, obrzęk oraz nadwrażliwość dotkniętego miejsca. Są to naturalne reakcje tkanek na ingerencję.
Niepokojące sygnały to narastający silny ból, ropny wysięk, gorączka lub utrzymujący się szczękościsk. W takim przypadku należy skontaktować się ze stomatologiem, by ocenić stan i wynik leczenia.
Gojenie tkanek miękkich zwykle trwa od kilku dni do 2–4 tygodni. Czas zależy od rozległości zabiegu, wcześniejszego stanu zapalnego i przestrzegania zasad higieny.
Komfort pacjenta poprawia stosowanie zaleceń przeciwbólowych, delikatne płukanie oraz unikanie podrażniania rany. Kontrola pozabiegowa potwierdza poprawę i zapobiega pogłębianiu problemu.
| Objaw | Co jest normalne | Kiedy zgłosić problem |
|---|---|---|
| Tkliwość | Łagodny ból przy dotyku przez 3–7 dni | Utrzymujący się lub nasilający ból po tygodniu |
| Krwawienie | Delikatne przy szczotkowaniu pierwsze 48 godzin | Obfite krwawienie lub krwawienie trwające >48 godzin |
| Obrzęk | Umiarkowany, malejący w ciągu kilku dni | Znaczny obrzęk z gorączką lub ropnym wyciekiem |
Zalecenia po zabiegu, które wspierają zdrowie dziąseł
Kilka prostych porady znacząco poprawi komfort i przyspieszy regenerację tkanek.
Higiena po zabiegu powinna być delikatna. Szczotkuj zęby miękką szczoteczką, omijając bezpośrednio miejsce zabiegowe przez kilka dni. Stopniowo wracaj do pełnej pielęgnacji, gdy ból i nadwrażliwość ustąpią.
Jeśli dentysta zaleci, stosuj krótką kurację antybakteryjną płynem (np. chlorheksydyna). Płukanki zmniejszają liczbę bakterii w jamy ustnej i wspierają gojenie. Nie używaj ich dłużej niż wskazano przez lekarza.
Unikaj bardzo gorących, ostrych i twardych potraw przez pierwsze dni. Taka dieta zmniejsza ryzyko podrażnień i ułatwia regenerację.
- Zgłaszaj narastający ból, ropny wysięk lub gorączkę.
- Ogranicz lub odstaw palenie — dym spowalnia gojenie i pogarsza stan tkanek.
- Umów kontrolę, jeśli krwawienie trwa dłużej niż 48 godzin.
Celem tych zaleceń jest długofalowe zdrowie dziąseł, nie tylko przetrwanie pierwszych godzin. Stosowanie się do wskazówek zmniejsza ryzyko powikłań i poprawia efekty leczenia.
Możliwe powikłania i przeciwwskazania, o których trzeba wiedzieć
Zabieg zwykle jest bezpieczny, ale istnieje grupa powikłań, które mogą wystąpić.
Po zabiegu mogą być obserwowane: przedłużone krwawienie, nasilony ból, zakażenie, opóźnione gojenie oraz nawrót problemu. Takie objawy zwykle wymagają kontaktu z gabinetem i oceny klinicznej.
Zaleganie bakterii w kieszonkach może prowadzić do ostrych i przewlekłych stanów zapalnych. Nieleczone zapalenie okolicy zęba może prowadzić do rozsiewu infekcji i pogorszenia stanu tkanek przyzębia.
Istnieją również przeciwwskazania względne. Należą do nich nieustabilizowane choroby ogólne, zaburzenia krzepnięcia oraz aktywna ostra infekcja bez wcześniejszego zabezpieczenia leczniczego.
Szczery wywiad medyczny i stosowanie się do zaleceń (np. antybiotyk, jeśli lekarz uzna) zmniejszają ryzyko. Należy zgłosić wszystkie przyjmowane leki i choroby przed zabiegiem.
Pilnie skontaktuj się z gabinetem, gdy pojawią się: narastający obrzęk, ropny wysięk, gorączka lub nasilający się szczękościsk. Ryzyko jest zazwyczaj niskie, ale realne — dlatego kwalifikacja i kontrola po zabiegu są kluczowe.
„Wczesne rozpoznanie powikłań skraca leczenie i zmniejsza ryzyko trwałych zmian w tkankach.”
Kiedy zamiast „wypalania” konieczne może być usunięcie zęba mądrości
Zdarza się, że po otwarciu pola zabiegowego okazuje się, że samą korektą tkanki problemu nie rozwiążemy.
Jeśli ósemka jest zatrzymana, ustawiona nieprawidłowo lub stanowi ognisko przewlekłej infekcji, lekarz może zalecić usunięcie.
Decyzję podejmuje chirurg stomatologiczny na podstawie badania klinicznego i analizy RTG lub pantomogramu. Sprawdza relację do siódemki i do tkanek okołozębnych.
- Typowe „czerwone flagi”: torbiele, nawracające zapalenia, ryzyko próchnicy sąsiedniego zęba.
- Ekstrakcja bywa rozwiązaniem definitywnym, gdy rokowanie dla zęba jest złe.
- Plan często jest etapowy: najpierw opanowanie stanu zapalnego, potem zabieg chirurgiczny.
| Wskazanie | Co oznacza | Efekt po zabiegu |
|---|---|---|
| Torbiel przy ósemce | Zmiana okołokorzeniowa grożąca rozprzestrzenieniem | Usunięcie zmniejsza ryzyko nawrotu i ubytku kości |
| Nawracające zapalenia | Ciągłe stany zapalne mimo leczenia | Ekstrakcja kończy źródło infekcji i poprawia wynik zdrowotny |
| Uszkodzenie zęba sąsiedniego | Ósemka zagraża siódemce i powoduje próchnicę | Wycofanie zęba chroni zdrowe zęby i stabilność łuku |
Oczekiwania: celem nie jest szybkie pozbycie się przeszkody, lecz długofalowe bezpieczeństwo. W każdym przypadku omówiony zostanie plan i alternatywy.
Recesja dziąseł a „wypalanie” – jak nie pomylić problemów
Odsłonięte korzenie i nadwrażliwość to sygnały, że mamy do czynienia z recesją, a nie z nadmiarem tkanek.
Czym jest recesja dziąseł? To trwałe cofanie się brzegu przyzębia, które odsłania szyjki i korzenie zębów. Recesja nie cofa się samoistnie, lecz można ją zatrzymać lub spowolnić właściwym leczeniem.
Checklist objawów:
- odsłonięte szyjki i korzenie,
- silna nadwrażliwość na zimno, ciepło, słodkie lub kwaśne,
- optyczne wydłużenie zębów i ubytek przy linii dziąsła.
Najczęstsze przyczyny to zbyt mocne szczotkowanie, twarda szczoteczka, kamień, zaciskanie zębów, palenie oraz przewlekłe zapalenie przyzębia.
Dlaczego nie wystarczy miejscowa korekta? Zabiegi polegające na usunięciu tkanki nie leczą recesji. Skuteczne są: profesjonalna higienizacja, kiretaż, a w niektórych przypadkach zabiegi chirurgii periodontologicznej.
| Objaw | Co robi dentysta | Efekt |
|---|---|---|
| Odsłonięty korzeń | Diagnostyka i odsłonięcie przyczyny | Stabilizacja postępu recesji |
| Nadwrażliwość | Zabiegi desensytyzujące i higiena | Zmniejszenie bólu |
| Postępujący ubytek | Rozważenie chirurgii periodontologicznej | Odtworzenie tkanki i estetyki |
„Tylko badanie kliniczne rozróżni recesję od innych problemów i pozwoli zaplanować właściwe leczenie.”
Alternatywy i leczenie przyczynowe: od kamienia do chirurgii dziąseł
Leczenie przyczynowe zaczyna się od eliminacji złogów i poprawy przylegania tkanek do zęba.
Profesjonalna higienizacja i usunięcie kamienia nad- i poddziąsłowo to często pierwszy krok. Regularny skaling likwiduje złogi, zmniejsza stan zapalny i poprawia warunki gojenia.
Skaling z wygładzaniem korzeni (root planing) usuwa resztki i biofilm z powierzchni korzeni. Dzięki temu tkanka lepiej przylega, a kieszonki przyzębia mają szansę się zlikwidować.
Kiretaż oczyszcza głębsze kieszonki ze złogów i zainfekowanej tkanki. Gdy kieszonki są głębokie, konieczne jest zaawansowane leczenie periodontologiczne obejmujące kontrolę stanu przyzębia.
W cięższych przypadkach rozważa się zabiegi chirurgiczne: od płata dla lepszego dostępu, przez procedury regeneracji kości i tkanek, aż po przeszczepy dziąsła przy utracie tkanki.
Klucz: skuteczność zależy od usunięcia przyczyny (kamienia, stanu zapalnego, traum szczotkowania), a nie od jednorazowego zabiegu. Plan leczenia bywa etapowy i wymaga kontroli efektów.
Jak ograniczyć nawroty problemu: profilaktyka i dobre nawyki na co dzień
Regularne, proste nawyki codzienne mogą skutecznie zmniejszyć ryzyko nawrotu problemu w obrębie jamy ustnej.
Podstawowe zasady higieny: szczotkuj zęby dwa razy dziennie miękką szczoteczką, używaj nici lub irygatora do przestrzeni międzyzębowych i nie szoruj przy linii dziąsła. Delikatne, krótkie ruchy redukują urazy i recesję.
Dobierz technikę i narzędzia: mniejszy nacisk, miękkie włosie i pasta o niskiej abrazyjności. Zwróć uwagę na uzupełnienia protetyczne — źle dopasowane mogą podrażniać i prowokować nawroty problemu.
Usuń przyczyny nawrotów: kontroluj kamień podczas wizyt co ~6 miesięcy, lecz bruksizm (np. szyna) i ogranicz palenie. Te działania poprawiają długoterminowe zdrowie tkanek w jamie.
- Regularne kontrole u dentysty — szybka reakcja na pierwsze objawy.
- Profesjonalna higienizacja co około pół roku.
- Unikaj czynników ryzyka: palenie, zgrzytanie, niewłaściwa higiena.
Prosta checklista do obserwacji w domu: krwawienie przy myciu, nadwrażliwość, nieświeży oddech, ból przy ósemce. Jeśli objawy się utrzymują — zgłoś się do lekarza.
Profilaktyka to najtańszy i najbezpieczniejszy sposób dbania o zdrowie jamy oraz ograniczenia nawrotów problemu.
Co warto zabrać na wizytę i o co zapytać stomatologa przed decyzją o zabiegu
Dobrze przygotowana wizyta u dentysty ułatwia decyzję o zabiegu i zmniejsza stres pacjenta.
Co zabrać na wizytę:
- listę aktualnie przyjmowanych leków i informacji o alergiach,
- kartę chorób przewlekłych oraz wcześniejsze zdjęcia RTG/pantomogram, jeśli je posiadasz,
- notatkę z opisem dolegliwości: od kiedy boli, co nasila lub łagodzi objawy, czy są nawroty, obrzęk lub szczękościsk.
- Jaka jest najpewniejsza przyczyna problemu i czy to kwestia miejscowa czy schorzenia przyzębia?
- Jakie są alternatywy dla proponowanego zabiegu?
- Czy planowana metoda to laser czy nóż elektrochirurgiczny i jakie są różnice w gojeniu i krwawieniu?
- Jakie znieczulenie będzie zastosowane i czy dostępna jest sedacja wziewna?
- Ile czasu potrwa zabieg, jak zaplanować powrót do domu i ile wizyt kontrolnych będzie potrzebnych?
Ustalenie planu po zabiegu obejmuje zalecenia higieniczne, dietę, leki przeciwbólowe, termin kontroli oraz listę objawów alarmowych.
| Element | Dlaczego ważne | Efekt na wizyty |
|---|---|---|
| RTG / pantomogram | Ocena położenia zęba i struktur | Szybsza kwalifikacja do zabiegu |
| Lista leków i alergii | Wpływ na znieczulenie i krwawienie | Bezpieczne prowadzenie procedury |
| Opis dolegliwości | Ułatwia diagnostykę i wybór metody | Precyzyjny plan leczenia |
„Przygotowanie do wizyty skraca czas diagnozy i zwiększa komfort pacjenta.”
Spokojniejsza droga do zdrowych dziąseł i bezpiecznego leczenia w gabinecie
Najlepszy efekt daje terapia dobrana do konkretnej przyczyny, nie jedynie zabieg miejscowy.
Przed usunięciem fragmentu tkanek zawsze trzeba ustalić, co jest prawdziwą przyczyną — czy problem dotyczy ósemki, kieszonek przyzębia, zapalenia czy recesję.
Recesja jest zwykle nieodwracalna, więc celem bywa zatrzymanie rozwoju i ochrona tkanek. W niektórych przypadkach konieczne jest odsłonięcie zęba lub ekstrakcja ósemki.
Nowoczesne metody zapewniają znieczulenie i etapowy plan leczenia, dzięki czemu komfort i bezpieczeństwo pacjenta są priorytetem.
Regularne wizyty i profesjonalna higienizacja stabilizują stan jamy ustnej. Jeśli pojawią się ból, obrzęk, krwawienie lub nieświeży oddech — skonsultuj się szybko. Nawet przy nawracających objawach zwykle da się znaleźć przyczynę i skuteczne leczenie, które poprawi zdrowie dziąseł i stabilność zębów.