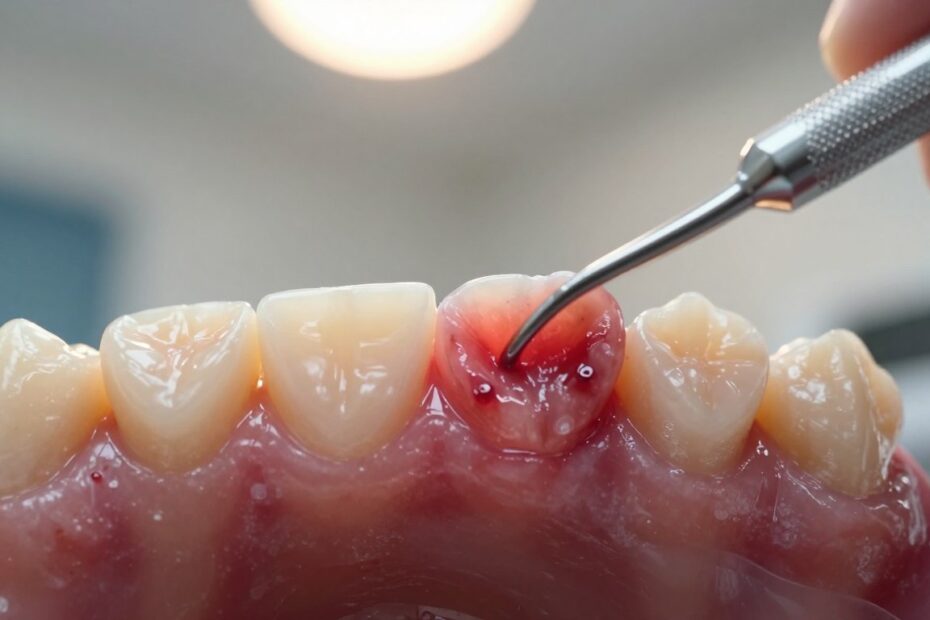
Czy drobne zaczerwienienie i puchnięcie przy zębach może zapowiadać poważny problem? To pytanie warto postawić od razu, bo często lekceważone zmiany to początek zapalenia i dalszych komplikacji.
Ten krótki przewodnik wyjaśni, czym jest obrzęk w jamie ustnej i dlaczego nie jest to „błahostka”. Dowiesz się, jak opuchlizna łączy się ze stanem zapalnym w tkankach przyzębia i co może grozić, gdy nie zareagujesz.
Opiszemy najważniejsze objawy: krwawienie, ból, zmianę koloru i dyskomfort. Wskażemy główne przyczyny — płytkę bakteryjną, kamień, błędy higieniczne, problemy ortodontyczne oraz czynniki ogólne takie jak hormony, leki i dieta.
Cel artykułu jest prosty: jak rozpoznać problem, kiedy reagować pilnie oraz jak wdrożyć skuteczne leczenie i profilaktykę. Pamiętaj, że poprawa codziennej higieny i profesjonalne oczyszczanie w gabinecie to fundament działań, a domowe metody służą tylko jako wsparcie.
Kluczowe wnioski
- Opuchnięcie przy zębach może być sygnałem początkowego zapalenia.
- Typowe objawy to krwawienie, ból i zmiana koloru dziąseł.
- Główne przyczyny to płytka, kamień i błędy higieny jamy ustnej.
- Szybka reakcja zmniejsza ryzyko uszkodzenia przyzębia.
- Profesjonalne oczyszczanie u stomatologa to podstawa leczenia.
- Domowe metody wspomagają, ale nie zastąpią wizyty u specjalisty.
Jak rozpoznać, że to obrzęk dziąsła, a nie chwilowe podrażnienie jamy ustnej
Łatwo przeoczyć wczesne objawy, ale kilka prostych oznak wskaże, że to coś więcej niż krótkotrwałe podrażnienie. Jeśli dolegliwości w jamie ustnej szybko mijają (np. po gorącym napoju), najpewniej jest to krótkotrwałe podrażnienie.
Zdrowe dziąseł są jasnoróżowe, gładkie i nie krwawią przy szczotkowaniu. Gdy widzisz zaczerwienienie, obrzmienie i tkliwość — to typowe objawy zapalenia dziąseł.
Krwawienie podczas szczotkowania lub nitkowania nie jest normą. To objaw alarmowy, zwłaszcza jeśli pojawia się regularnie. Ból przy dotyku szczoteczką wskazuje na aktywny stan zapalny, a nie jednorazowy uraz.
Inne sygnały to zmiana koloru na ciemnoczerwoną lub bordową oraz wrażenie „mniejszych zębów” przy podniesionej linii przyzębia. Obserwuj przez 7–14 dni: narastanie krwi, zwiększenie bólu lub utrzymanie się zaczerwienienia to powód do wizyty u stomatologa.
| Cecha | Krótkotrwałe podrażnienie | Zapalenie / utrzymujące się zmiany |
|---|---|---|
| Kolor tkanek | Przejściowe zaczerwienienie | Ciemnoczerwony, bordowy odcień |
| Krwawienie | Rzadkie | Regularne podczas szczotkowania |
| Ból | Krótki, po urazie | Tkliwość przy dotyku, narastający dyskomfort |
| Przebieg | Ustępuje w ciągu dni | Utrzymuje się 7–14 dni lub dłużej |
Najczęstsze przyczyny opuchlizny: płytka nazębna, bakterie i kamień
Miękka płytka nazębna gromadzi się przy linii zębów. Bakterie w niej zawarte wytwarzają toksyny, które wywołują stan zapalny i miejscowy obrzmienie.
Początkowo płytka jest miękka i przezroczysta. Po kilku dni zmineralizowana tworzy kamień, którego nie da się usunąć w domu.
Dlaczego to ma znaczenie? Mechanizm jest prosty: płytki nazębnej → toksyny bakterii → zapalenie → obrzęk. Niedokładne szczotkowanie i brak nitkowania sprzyjają temu procesowi.
Co odróżnia płytkę od kamienia: miękka płytka schodzi szczoteczką, a kamień jest twardy i wymaga skalingu w gabinecie stomatologicznym.
- Bezpośrednia przyczyna: bakterie i ich toksyny.
- Czynniki sprzyjające: niedokładna higiena, brak nitkowania, szczeliny między zębami.
- Konsekwencje: nieleczony stan może prowadzić do chorób przyzębia i problemów z utrzymaniem zębów.
| Objaw | Płytka | Kamień |
|---|---|---|
| Usuwanie | Domowe szczotkowanie, nitkowanie | Tylko profesjonalne oczyszczanie |
| Wygląd | Miękka, przezroczysta | Twardy, żółto-brązowy osad |
| Wpływ na zdrowie | Może wywołać zapalenie | Utrwala stan zapalny, zwiększa ryzyko chorób przyzębia |
Krótka praktyczna wskazówka: jeśli krwawienie się powtarza mimo mycia lub nie widzisz poprawy, najprawdopodobniej problemem jest kamień — umów wizytę u stomatologa.
Obrzęk dziąsła a technika higieny jamy ustnej: błędy w szczotkowaniu i nitkowaniu
Często to nie brak środków, lecz sposób ich użycia powoduje utrzymujące się krwawienie i podrażnienie.
Najczęstsze błędy to zbyt krótki czas mycia, omijanie linii przy zębach i brak czyszczenia przestrzeni międzyzębowych. Takie nawyki utrudniają usunięcie płytki i przedłużają stan zapalny.
Zbyt mocne szczotkowanie może wywołać mechaniczne podrażnienie. Natomiast delikatne, ale niedokładne ruchy nie usuną biofilmu. Różnicę poznasz po poprawie w ciągu kilku dni — jeśli objawy nie ustępują, potrzebne jest leczenie.
W praktyce stosuj ruchy wymiatające od korony w stronę brzegu dziąseł. Nitkuj systematycznie, przesuwając nić delikatnie, bez „wcinania” w brodawki. To zmniejsza krwawienie i minimalizuje ryzyko urazu.
| Typ błędu | Skutek | Szybka korekta |
|---|---|---|
| Zbyt krótki czas szczotkowania | Nieusunięta płytka | 2 minuty, technika |
| Omijanie linii przy zębach | Utrwalony stan zapalny | ruchy wymiatające |
| Niewystarczające nitkowanie | Biofilm międzyzębowy | codzienne nitkowanie |
Dobór narzędzi: wybierz szczoteczkę o średniej twardości lub miększą gdy występuje wrażliwość. Rozważ szczoteczki międzyzębowe i irygator przy trudno dostępnych przestrzeniach.
„Poprawa higieny to podstawa leczenia, ale przy utrwalonych złogach niezbędne jest profesjonalne oczyszczanie.”
Czynniki ryzyka w jamie ustnej: aparat ortodontyczny, retainer, mosty i protezy
Aparaty, retainery i mosty często tworzą trudne do oczyszczenia zakamarki przy zębach. W takich miejscach szybciej odkłada się płytka nazębna, co może prowadzić do miejscowego zapalenia.
Aparat stały i retainer wydłużają czas szczotkowania. Więcej elementów oznacza więcej miejsc, które trzeba dokładnie czyścić. Dlatego w jamie ustnej ryzyko narastania biofilmu jest większe.
Mosty i protezy stykają się z dziąseł i mogą ukrywać resztki jedzenia. Objawy często są miejscowe — np. ból lub zaczerwienienie przy jednym zęba — ale nadal wymagają reakcji.
- Skoncentruj się na przestrzeniach międzyzębowych i przy linii dziąseł.
- Używaj szczoteczek międzyzębowych i irygatora, by dotrzeć do zakamarków.
- Jeśli proteza ociera lub powoduje ból, to nie jest normalne — wymaga korekty w gabinecie.
„W przypadku aparatów i uzupełnień częstsze profesjonalne oczyszczanie może być konieczne.”
Inne przyczyny obrzęku: infekcje, zmiany hormonalne, dieta i leki
Czasem obrzęk przy zębach wynika nie z płytki, lecz z infekcji lub zmian hormonalnych. Infekcje wirusowe (np. opryszczka) i grzybicze (pleśniawki) mogą powodować ból, zaczerwienienie i miejscowe podrażnienie. Nie warto leczyć ich wyłącznie domowymi środkami — potrzebna bywa ocena lekarza.
Wahania hormonów w ciąży, podczas dojrzewania czy w trakcie cyklu wpływają na ukrwienie tkanek i zwiększają podatność na zapalenie. To naturalne, ale wymaga większej dbałości o higienę i kontroli.
Dieta ma znaczenie. Niedobory witamin, zwłaszcza C, osłabiają odporność błony śluzowej i mogą pogorszyć stan tkanek. Z kolei alergie na pasty, metale w uzupełnieniach lub składniki protez mogą być przyczyną miejscowej reakcji.
Niektóre leki wpływają na zdrowie jamy ustnej — mogą być przyczyną suchości, zmiany mikroflory lub zwiększonej reaktywności tkanek. Przy wizycie u stomatologa podaj pełną listę przyjmowanych preparatów. Dzięki temu łatwiej ustalić, czy leki lub chorób ogólny stan zdrowia mogą być elementem problemu.
Jeśli objawy nie ustępują mimo korekt w pielęgnacji, skonsultuj się z lekarzem — przyczyna może być poza zasięgiem domowych metod.
Kiedy opuchnięte dziąsła wymagają pilnej konsultacji stomatologicznej
Gdy dyskomfort w jamie ustnej rośnie mimo domowej pielęgnacji, konieczna bywa pilna konsultacja.
Nie zwlekaj jeśli zauważysz:
- narastający ból, który nie ustępuje po lekach przeciwbólowych,
- samoistne krwawienie lub krwawienie podczas codziennej higieny,
- szybko powiększający się obrzęk lub wyraźne pogorszenie komfortu w jamie.
Jeśli objawy utrzymują się około 2 tygodni mimo poprawy higieny, umów wizytę u specjalisty.
Utrzymujący się stan zapalny może prowadzić do uszkodzenia tkanek przyzębia i w rezultacie do rozchwiania zębów lub ich utraty.
Pilna konsultacja jest szczególnie ważna, gdy pojawiają się trudności w jedzeniu, nasilona tkliwość lub podejrzenie ropnia.
Przygotuj na wizytę informacje: kiedy zaczęły się pierwsze objawy, jak wygląda codzienna higiena, kiedy był ostatni skaling, czy masz aparat, most lub protezę oraz listę przyjmowanych leków.
Szybkie wdrożenie leczenia zwykle skraca czas trwania problemu i zmniejsza ryzyko nawrotów.
Diagnostyka u dentysty: jak rozpoznaje się zapalenie dziąseł i stan przyzębia
Wizyta diagnostyczna obejmuje ocenę wzrokową, sondowanie oraz często zdjęcie pantomograficzne.
Przebieg badania zaczyna się od wywiadu o objawach, lekach i nawykach higienicznych. Następnie lekarz ocenia wizualnie dziąseł, sprawdza krwawienie i obecność złogów.
Sondowanie to pomiar głębokości kieszonek przy zębach za pomocą cienkiej sondy. Pogłębione kieszonki wskazują na zaawansowany stan zapalny i wymagają szerszej interwencji.
Zdjęcie RTG, najczęściej pantomogram, pokazuje kość wokół zębów i ujawnia zmiany poddziąsłowe. To źródło informacji, gdy objawy sugerują, że problem nie ogranicza się do powierzchni.
| Element badania | Co ocenia | Znaczenie |
|---|---|---|
| Wywiad | czas trwania objawów, leki | kierunek dalszych badań |
| Sondowanie | głębokość kieszonek | ocena stopnia zapalenia |
| RTG | stan kości przyzębia | wyklucza ukrytą patologię |
Dentysta odróżnia zapalenie ograniczone do dziąseł od choroby przyzębia na podstawie sondowania i obrazu radiologicznego. Trafna diagnoza pozwala dobrać celowane leczenie: profesjonalna higienizacja, leczenie miejscowe lub dalsze zabiegi.
Praktyczna wskazówka: warto zgłosić się do gabinetu nawet przy okresowych dolegliwościach — szybka diagnostyka skraca czas leczenia i zmniejsza ryzyko powikłań.
Jak leczyć obrzęk dziąsła krok po kroku: higiena, preparaty i zabiegi
Leczenie powinno łączyć codzienne nawyki z profesjonalnymi zabiegami. Leczenie daje najlepsze efekty, gdy pacjent działa systematycznie i dokładnie.
Pierwszy krok to korekta higieny jamy ustnej: dokładne szczotkowania, nitkowanie i czyszczenie przestrzeni międzyzębowych. To podstawa zmniejszenia stanu zapalnego.
Drugi krok to wsparcie preparatami — wybierz specjalistyczne pasty i płukanki do płukania jamy ustnej o działaniu antybakteryjnym. W miejscach najbardziej podrażnionych stosuje się żele miejscowe.
Trzeci krok to usunięcie przyczyny mechanicznej. Profesjonalny skaling i piaskowanie usuwają kamień, którego nie da się wyeliminować w domu. To kluczowy zabieg dla zdrowia zębów.
Czwarty krok to kontrola efektów i plan dalszy. Dentysta oceni, czy zmienić preparaty, zwiększyć częstotliwość higieny jamy ustnej lub zastosować leczenie farmakologiczne.
„Samo przeczekanie zwykle pogarsza rokowanie — działaj szybko i kompleksowo.”
Uwaga: nieleczony problem może prowadzić do pogłębienia choroby przyzębia, dlatego leczenie musi obejmować objawy i przyczynę, czyli płytkę, kamień i bakterii.
Domowe sposoby na opuchliznę dziąseł: co może pomóc, a czego unikać
Domowe metody mogą szybko złagodzić dyskomfort, ale nie zawsze usuwają źródło problemu. Stosuj je jako wsparcie objawowe, zwłaszcza gdy występuje ból i lekkie zaczerwienienie.
Płukanki z rumianku i szałwii mają działanie przeciwzapalne i ściągające. Przygotuj mocny napar, ostudź go do letniej temperatury i przecedź. Płucz jamę ustną dwa‑trzy razy dziennie przez 30–60 sekund.
Aloes może łagodzić podrażnienie — używaj czystego żelu, nanieś delikatnie i wypłucz po kilku minutach. Pamiętaj, że te metody mogą być krótkotrwałe i nie zastąpią usunięcia kamienia.

Unikaj gorących napojów, ostrych płynów i agresywnego szorowania bolesnego miejsca. Zamiast tego stosuj delikatną technikę szczotkowania i dokładne nitkowanie, by poprawić higienę bez urazów.
Gdy obrzęk nie maleje lub objawy narastają, konieczna jest konsultacja stomatologiczna.
Jak zapobiegać nawrotom: codzienna higiena jamy ustnej, dieta i regularne kontrole
Zapobieganie nawrotom zaczyna się od jasnego planu: szczotkowanie 2× dziennie i codzienne oczyszczanie przestrzeni międzyzębowych.
Kontroluj linię przyzębia — obserwuj krwawienie i szybko reaguj na uporczywe objawy. Nawracające krwawienie to sygnał, że higieny jamy ustnej wymaga korekty lub istnieje czynnik podtrzymujący stan zapalny.
Zadbaj o dietę bogatą w witaminy (zwłaszcza C), odpowiednie nawodnienie i ogranicz produkty sprzyjające odkładaniu osadu. To istotny element zdrowia tkanek przyzębia i zębów.
Umawiaj kontrole przynajmniej co 6 miesięcy. Profesjonalna higienizacja (skaling i piaskowanie) co najmniej raz w roku zapobiega rozwojowi chorób i ułatwia utrzymanie zdrowia jamy ustnej.
Klucz: konsekwencja w higienie, dopasowane narzędzia i współpraca z dentystą zmniejszają ryzyko nawrotu.